Episiotomy and tears
Revu par Dr John Cox, MRCGPDernière mise à jour par Dr Colin Tidy, MRCGPLast updated 16 Apr 2014
Respecte les directives éditoriales
- TéléchargerTélécharger
- Partager
- Language
- Discussion
- Version audio
Cette page a été archivée.
Il n'a pas été révisé récemment et n'est pas à jour. Les liens externes et les références peuvent ne plus fonctionner.
Professionnels de la santé
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find one of our articles de santé more useful.
Dans cet article:
Continuez à lire ci-dessous
Contexte
The first published account of episiotomy in a medical journal was in 1810, but it took another hundred years for it to become a normal part of obstetric practice. There are earlier reports from London in 1741. There has been considerable debate about the place of episiotomy - more often fuelled by preconceptions than evidence.
In the early 1970s it was often advocated that there were two reasons for episiotomy; one was a primigravida, and the other a previous episiotomy. In other words, every vaginal delivery should be accompanied by episiotomy.
It was argued that this reduced the risk of tears and subsequent problems from prolonged bearing down, such as prolapse. The evidence for the latter was somewhat tenuous.
The uncritical liberal use of episiotomy was opposed by consumer groups, including the National Childbirth Trust, and these very high rates of episiotomy have been reversed.
Épidémiologie
Retour au sommaireThe rate of episiotomy in England decreased from 51% in 1975 to 15% in 2010-11, although this is only an approximate comparison because the statistics methodology was changed in 2006.1
The overall rates for third-degree and fourth-degree perineal tears (see below) in England in 2011-2012 were:2
Primiparous: 4% following spontaneous vaginal delivery and 6.9% following instrumental delivery.
Multiparous: 1.4% following spontaneous vaginal delivery and 2.5% following instrumental delivery.
There is considerable international variation in the rate of episiotomy. According to the Royal College of Obstetricians and Gynaecologists (RCOG) guideline published in 2007, it was then 8% in Holland, 14% in England, 50% in the USA and 99% in Eastern Europe.3
Continuez à lire ci-dessous
Indications for episiotomy
Retour au sommaireCareful, skilful and patient management of the perineum in the second stage can reduce the number of tears or episiotomies quite significantly:
Where there is delay due to a rigid perineum, and cutting it will expedite delivery and probably prevent a tear.
Where a tear seems imminent and an episiotomy is deemed preferable.
Instrumental delivery - this includes breech delivery with forceps to the aftercoming head:
It is not possible to perform a forceps delivery without significant damage to the perineum and so episiotomy is preferable.
For a Kielland's forceps rotation and delivery the episiotomy needs to be quite generous or a tear will accompany the cut.
Premature delivery:
Episiotomy is said to enable improved control of the head to prevent a 'champagne cork' effect, but forceps may well be used to control and protect the head.
Do not be tempted to avoid an episiotomy because the baby is small.
The restrictive rather than routine use of episiotomy shows a lower risk of clinically relevant morbidities, including posterior perineal trauma, need for suturing perineal trauma, and healing complications at seven days. There was no difference in the incidence of major outcomes such as severe vaginal or perineal trauma or in pain, dyspareunia or urinary incontinence. The only disadvantage shown in the restrictive use of episiotomy is an increased risk of anterior perineal trauma.
Perineal tears
Retour au sommaireThese are classified into four degrees:
First-degree tears occur where the fourchette and vaginal mucosa are damaged and the underlying muscles are exposed, but not torn.
Second-degree tears are to the posterior vaginal walls and perennial muscles, but the anal sphincter is intact.
Third-degree tears extend to the anal sphincter that is torn, but the rectal mucosa is intact.
Fourth-degree tears occur where the anal canal is opened, and the tear may spread to the rectum.
Continuez à lire ci-dessous
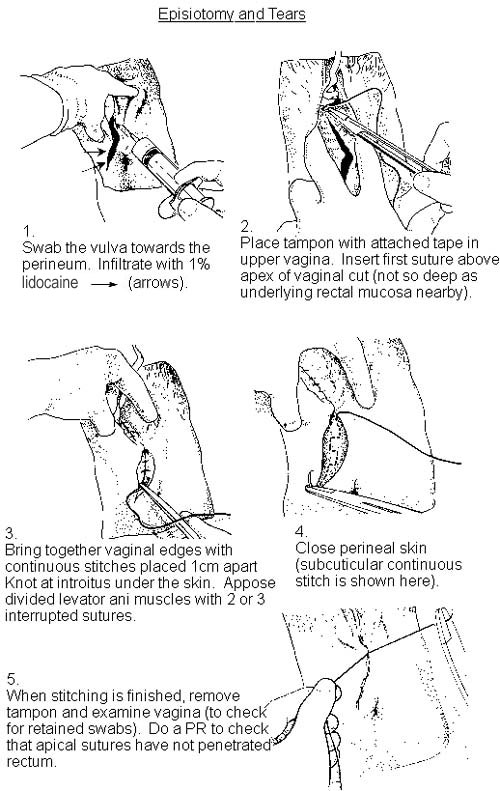
Performing an episiotomy
Retour au sommaireThe question of informed consent needs to be addressed during antenatal care. When the head is crowning it is not possible to obtain true informed consent.
An episiotomy is performed in the second stage, usually when the perineum is being stretched and it is deemed necessary.
For a forceps delivery, the cut is made after applying the forceps, but before traction.
If there is not a good epidural, the perineum should be infiltrated with local anaesthetic.
If an effective epidural anaesthetic is in place, it should be topped up for delivery with the patient upright to get best coverage of the perineal area.
A mediolateral episiotomy is usually recommended. This can start at the posterior part of the fourchette, move backwards and then turn medially well before the border of the anal sphincter, so that if it extends it misses the sphincter.
Cutting in the midline produces an incision in a comparatively avascular area and cuts the aponeurosis of muscles rather than the bodies. However, it may extend backwards into the rectum to produce a third-degree or fourth-degree tear, causing the most important injury that it was designed to prevent.
Perineal repair
Retour au sommaireThe RCOG produced guidelines for the repair of the perineum following either episiotomy, tear or both.3
It estimates that 85% of women who have a vaginal delivery will have some degree of perineal trauma and that 60-70% will require suturing.
Many years ago perineal tears or cuts were not routinely repaired but left to heal spontaneously.
In practice it is sometimes necessary to repair the wound to achieve haemostasis.
One study found that women with sutured lacerations required increased analgesia at the time of hospital discharge compared with women with intact perineums or unsutured lacerations.4
At 12 weeks postpartum, no differences were found regarding urinary or anal incontinence, sexual inactivity or sexual function.4
The following is recommended as a routine for perineal repair:
Ensure adequate analgesia. This may be achieved by topping up an epidural or by infiltration with local anaesthetic.
It is often useful to place a pad high in the vagina to prevent blood from the uterus from obscuring the view. Check the extent of cuts and lacerations. Sometimes the anatomy is not clear and it becomes more apparent as the wound is repaired. If it is complex, a more experienced operator may be required.
First repair the vaginal mucosa:
Use a large, round body needle and start above the apex of the cut or tear, as severed vessels retract slightly.
Use a continuous stitch to close the vaginal mucosa.
It may be necessary to place extra sutures to close lacerations.
Use a continuous running stitch and not a locking stitch.
Interrupted sutures are then placed to close the muscle layer. Usually three are required.
Closure of the skin follows:
Interrupted black silk sutures used to be standard practice but the area swells considerably and examination a few days later will show that they are very tight with bulging tissue between each suture.
A Cochrane review found that a continuous subcuticular stitch produced more comfortable results.5
A curved cutting needle is required.
Work from the apex to the fourchette getting good apposition.
Some authors recommend closing the perineum in two rather than three layers.
Check that the repair is neat and satisfactory:
Perform a gentle vaginal examination to check for any missed tears or inappropriate apposition of anatomy.
Remove the pad that was placed at the top of the vagina and check that no other swabs have been left in the vagina.
Finally put a finger in the rectum to check that no sutures have passed through into the rectal mucosa and that the sphincter is intact.
If sutures are felt in the rectum they must be removed and replaced.
The anal sphincter will feel lax with an epidural anaesthetic.
EPISIOTOMY & TEARS
More complicated tears
Retour au sommaireThird-degree and fourth-degree tears are a rarity and, when they occur, they should be repaired by an experienced surgeon.3 Usually this means a registrar or consultant in obstetrics.
Occult damage to the anal sphincter is not uncommon, especially after instrumental delivery. Anal sphincter laceration is associated with anal incontinence 5-10 years after delivery.6
Women with clinically recognised anal sphincter tears are more than twice as likely to report postpartum faecal incontinence than women without sphincter tears.7
Formal repair is undertaken in an operating theatre with regional or general anaesthesia.
Monofilament suture material is recommended.
Follow-up at 6 to 12 weeks is important. There is a risk of incontinence of flatus or even solid stool and secondary repair may be required.
A Cochrane review found that early primary overlap repair appears to be associated with lower risks for faecal urgency and anal incontinence symptoms compared with immediate primary end-to-end repair. However, the author was unwilling to recommend the procedure without further data.8
Prevention of perineal trauma
Retour au sommaireAntenatal perineal massage reduces the likelihood of perineal trauma (mainly episiotomies) and the reporting of ongoing perineal pain and is generally well accepted by women.9
A Cochrane review found that massage in labour was effective in reducing third-degree and fourth-degree tears. Hands off (or poised) versus hands on showed no effect on third-degree and fourth-degree tears, but there was a significant effect of hands off on reduced rate of episiotomy.10
The use of warm compresses on the perineum during the second stage of labour is associated with a decreased occurrence of perineal trauma.10
Complications of perineal trauma
Retour au sommaireA number of systematic reviews have addressed several questions about episiotomy, tears and subsequent complications. Often the quality of evidence is rated as fair to poor:
Routine episiotomy does not confer any benefit:11
It does not reduce the subsequent risk of incontinence of urine or faeces and it may produce a larger wound to heal than would have been produced without intervention.
Where there are clear indications for episiotomy it does reduce the risk of complex tears and involvement of the anal sphincter
In terms of sexual function and dyspareunia, there does not appear to be any difference between routine and conservative use of episiotomy, but the degree of trouble does seem to be related to the degree of trauma to the perineum
Perineal trauma, whether a cut or a tear, is very painful:
This may interfere with bonding with the baby and the establishment of breast-feeding.
If non-steroidal anti-inflammatory drugs (NSAIDs) are taken for pain they are not a problem in terms of contra-indicating breast-feeding. Suppositories are effective.12
It may aggravate postnatal depression.
Infection can occur and is perhaps surprisingly uncommon considering the area.
It may cause problems with both micturition and defecation.
More research of good quality is needed to address techniques to improve the chance of an intact perineum or to reduce trauma. These may include attention to the perineum before delivery and during the second stage, the position for delivery and possible lubrication.
Lectures complémentaires et références
- The Management of Third- and Fourth-Degree Perineal Tears; Royal College of Obstetricians and Gynaecologists (2015)
- NHS Maternity Statistics - England; Health and Social Care Information Centre, 2010-2011
- Patterns of Maternity Care in English NHS Hospitals 2011/12; Collège Royal des Obstétriciens et Gynécologues
- Management of Third- and Fourth-degree Perineal Tears Following Vaginal Delivery; Royal College of Obstetricians and Gynaecologists (March 2007)
- Leeman LM, Rogers RG, Greulich B, et al; Do unsutured second-degree perineal lacerations affect postpartum functional outcomes? J Am Board Fam Med. 2007 Sep-Oct;20(5):451-7.
- Kettle C, Dowswell T, Ismail KM; Continuous and interrupted suturing techniques for repair of episiotomy or second-degree tears. Cochrane Database Syst Rev. 2012 Nov 14;11:CD000947. doi: 10.1002/14651858.CD000947.pub3.
- Evers EC, Blomquist JL, McDermott KC, et al; Obstetrical anal sphincter laceration and anal incontinence 5-10 years after childbirth. Am J Obstet Gynecol. 2012 Nov;207(5):425.e1-6. doi: 10.1016/j.ajog.2012.06.055. Epub 2012 Jun 29.
- Borello-France D, Burgio KL, Richter HE, et al; Fecal and urinary incontinence in primiparous women. Obstet Gynecol. 2006 Oct;108(4):863-72.
- Fernando RJ, Sultan AH, Kettle C, et al; Methods of repair for obstetric anal sphincter injury. Cochrane Database Syst Rev. 2013 Dec 8;12:CD002866. doi: 10.1002/14651858.CD002866.pub3.
- Beckmann MM, Stock OM; Antenatal perineal massage for reducing perineal trauma. Cochrane Database Syst Rev. 2013 Apr 30;4:CD005123. doi: 10.1002/14651858.CD005123.pub3.
- Aasheim V, Nilsen AB, Lukasse M, et al; Perineal techniques during the second stage of labour for reducing perineal trauma. Cochrane Database Syst Rev. 2011 Dec 7;(12):CD006672. doi: 10.1002/14651858.CD006672.pub2.
- Carroli G, Belizan J; Episiotomy for vaginal birth. Cochrane Database Syst Rev. 2000;(2):CD000081.
- Hedayati H, Parsons J, Crowther CA. Rectal analgesia for pain from perineal trauma following childbirth. Cochrane Database of Systematic Reviews 2003, Issue 3. Art. No.: CD003931. DOI: 10.1002/14651858.CD003931.
Continuez à lire ci-dessous
Historique de l'article
Les informations sur cette page sont rédigées et examinées par des cliniciens qualifiés.
16 Apr 2014 | Dernière version

Demandez, partagez, connectez-vous.
Parcourez les discussions, posez des questions et partagez vos expériences sur des centaines de sujets de santé.

Vous ne vous sentez pas bien ?
Évaluez vos symptômes en ligne gratuitement