Syndrome de Pancoast
Revu par Dr Hayley Willacy, FRCGP Dernière mise à jour par Dr Colin Tidy, MRCGPLast updated 21 avr. 2023
Respecte les directives éditoriales
- TéléchargerTélécharger
- Partager
- Language
- Discussion
- Version audio
Professionnels de la santé
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find one of our articles de santé more useful.
Dans cet article:
Synonymes : syndrome de Tobias, syndrome de Ciuffini-Pancoast-Tobias
Continuez à lire ci-dessous
Qu'est-ce que le syndrome de Pancoast ?1
Pancoast's syndrome is usually caused by a malignant neoplasm of the superior sulcus of the lung which produces destructive lesions of thoracic inlet along with involvement of brachial plexus and stellate ganglion. These cancers are rare, accounting for fewer than 5% of all cancers du poumon. La néoplasie est généralement d'origine bronchogénique (environ la moitié sont des carcinomes épidermoïdes, l'autre moitié des adénocarcinomes).2
Symptômes du syndrome de Pancoast (présentation)2
Retour au sommaireCe syndrome résulte de l'invasion de plusieurs structures et tissus autour de l'entrée thoracique et peut être caractérisé par :
Invasion ipsilatérale du plexus sympathique cervical, conduisant au syndrome de Horner (myosis, énophtalmie, ptosis) chez 14 à 50 % des patients.3
Dystrophie sympathique réflexe ipsilatérale dans le bras, avec une sensibilité accrue au toucher et des changements cutanés.
Douleur à l'épaule et au bras (due à l'invasion du plexus brachial C8-T1) avec atrophie des muscles intrinsèques de la main et paresthésies du côté médial du bras.
Moins fréquemment, une paralysie unilatérale du nerf laryngé récurrent entraînant une paralysie unilatérale des cordes vocales (voix rauque ± toux bovine), et/ou une atteinte du nerf phrénique.
Œdème du bras secondaire à la compression des vaisseaux sanguins.
Obstruction de la veine cave supérieure, avec gonflement du visage, difficulté à respirer et apparence rougeâtre.
Les principales caractéristiques de la douleur à l'épaule et au bras, en l'absence de symptômes respiratoires, peuvent entraîner un retard de diagnostic tandis que le patient est inappropriément examiné pour l'arthrite cervicale, la bursite de l'épaule et les blessures de la coiffe des rotateurs.4
Image radiographique de la tumeur de Pancoast
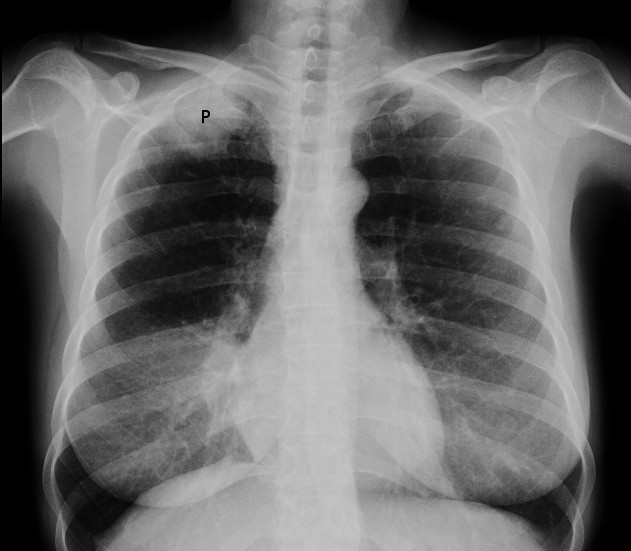
© Jmarchn (Travail personnel), CC BY-SA 3.0, via Wikimedia Commons
Continuez à lire ci-dessous
Autres causes
Retour au sommaireDes tumeurs malignes autres que le cancer du poumon peuvent entraîner le syndrome de Pancoast. Des cancers primaires ont été signalés, tels que le cancer du sein, le mésothéliome, le plasmocytome ou le lymphome;5 or metastatic carcinoma from the larynx, cervix, bladder, thyroid or colon.6
Les causes non néoplasiques du syndrome de Pancoast sont rares. Cependant, des cas ont été signalés en raison de pneumonie bactérienne (staphylococcique ou pseudomonas), de tuberculose, de maladie hydatique,7 8 mycotic aneurysm, disseminated nocardiosis (a rare Gram-positive bacterial infection), plasma-cell granulomas, a cervical rib and pulmonary amyloidosis.
Stadification
Retour au sommaireC'est comme pour les autres carcinomes bronchogéniques, c'est-à-dire la classification tumeur, nœud et métastase (TNM). La plupart des tumeurs de Pancoast sont T3 à la présentation, car il y a une invasion de la plèvre et du plexus brachial.3
Continuez à lire ci-dessous
Enquêtes1
Retour au sommaireCeci est similaire à d'autres cancers du poumon avec un accent sur l'imagerie, y compris la radiographie thoracique et le scanner des poumons et de l'abdomen, et possiblement la tomographie par émission de positons (TEP). L'IRM est l'imagerie de choix pour évaluer les structures à l'entrée thoracique avant la chirurgie.3 9 Brain CT or MRI are usually performed, as it is the most common site of metastases. Good biopsy results are usually achieved by percutaneous methods.10
Traitement et gestion du syndrome de Pancoast1 11
Retour au sommaireL'Institut National pour la Santé et l'Excellence des Soins (NICE) recommande que les tumeurs de Pancoast soient traitées de la même manière que les autres types de cancer du poumon non à petites cellules (NSCLC), avec une thérapie multimodale selon la résécabilité, le stade de la tumeur et l'état de performance de la personne.12
Cependant, la gestion peut différer des autres types de cancer du poumon non à petites cellules (CPNPC). Sa position et sa proximité avec des structures vitales peuvent rendre la chirurgie difficile. Par conséquent, selon le stade du cancer, le traitement peut impliquer une radiothérapie et une chimiothérapie administrées avant la chirurgie.
La chirurgie peut consister en l'ablation du lobe supérieur d'un poumon ainsi que de ses structures associées, ainsi qu'une lymphadénectomie médiastinale.
Il existe plusieurs approches chirurgicales, chacune avec ses avantages et inconvénients.13 The three most common procedures are the high postero-lateral approach, the anterior transcervical thoracic approach and the anterior trans-sternal approach.
La résection peut impliquer une résection cunéiforme ou une lobectomie.3 10 14 Historically the involved brachial plexus has also been resected, leading to paralysis and neuropathic pain; however, this has largely been shown to be unnecessary.15
Pronostic
Retour au sommaireJusqu'aux années 1990, le traitement bimodal (radiothérapie préopératoire suivie de chirurgie) aboutissait à un taux de survie à cinq ans de seulement 30 % au mieux, et à un taux de récidive de 70 %.13 However, the advent of trimodal therapy (induction chemoradiotherapy followed by resection) has decreased recurrence rates to 30%; five-year survival remains modest at between 40% and 70%.3 13
Lectures complémentaires et références
- Villgran VD, Chakraborty RK, Cherian SV; Pancoast Syndrome. StatPearls, Jan 2023.
- Gundepalli SG, Tadi P; Tumeur de Pancoast pulmonaire. StatPearls, Jan 2023.
- Palumbo VD, Fazzotta S, Fatica F, et al; Tumeur de Pancoast : options thérapeutiques actuelles. Clin Ter. 2019 Juil-Août;170(4):e291-e294. doi: 10.7417/CT.2019.2150.
- Panagopoulos N, Leivaditis V, Koletsis E, et al; Tumeurs de Pancoast : caractéristiques et évaluation préopératoire. J Thorac Dis. 2014 Mar;6 Suppl 1:S108-15. doi: 10.3978/j.issn.2072-1439.2013.12.29.
- Foroulis CN, Zarogoulidis P, Darwiche K, et al; Tumeurs du sillon supérieur (Pancoast) : preuves actuelles sur le diagnostic et le traitement radical. J Thorac Dis. 2013 Sep;5(Suppl 4):S342-S358.
- Singh D, Wijeyekoon B; Rapport de cas de tumeur de Pancoast imitant l'artérite temporale; BMJ Case Reports 2012; doi:10.1136/bcr-2012-006285.
- Sarkar A, Das A, Basuthakur S, et al; Syndrome de Pancoast : Une présentation rare du lymphome non hodgkinien. Lung India. Juil 2013;30(3):209-11. doi: 10.4103/0970-2113.116266.
- Lu CC, Lin HF, Lee HS, et al; Cancer du côlon métastatique se présentant comme la maladie de Pancoast. Am J Surg. 2009 Mai;197(5):e51-2. Publié en ligne le 13 février 2009.
- Ozpolat B, Ozeren M, Soyal T, et al; Kyste hydatique médiastinal extrapulmonaire intrathoracique inhabituellement situé se manifestant par le syndrome de Pancoast. J Thorac Cardiovasc Surg. 2005 Mar;129(3):688-9.
- Dao I, El Mostarchid B, Onen J, et al; Syndrome de Pancoast lié au kyste hydatique. Pan Afr Med J. 27 mars 2013;14:118. doi: 10.11604/pamj.2013.14.118.1754. Imprimé 2013.
- Manenti G, Raguso M, D'Onofrio S, et al; Tumeur de Pancoast : le rôle de l'imagerie par résonance magnétique. Case Rep Radiol. 2013;2013:479120. doi: 10.1155/2013/479120. Publié en ligne le 31 mars 2013.
- Rusch VW; Gestion des tumeurs de Pancoast. Lancet Oncol. 2006 Déc;7(12):997-1005.
- Nikolaos P, Vasilios L, Efstratios K, et al; Modalités thérapeutiques pour les tumeurs de Pancoast. J Thorac Dis. 2014 Mar;6 Suppl 1(Suppl 1):S180-93. doi: 10.3978/j.issn.2072-1439.2013.12.31.
- Cancer du poumon : diagnostic et gestion; Directive NICE (2019 - mise à jour mars 2024)
- Marulli G, Battistella L, Mammana M, et al; Tumeurs du sillon supérieur (tumeurs de Pancoast). Ann Transl Med. 2016 Juin;4(12):239. doi: 10.21037/atm.2016.06.16.
- Deslauriers J, Tronc F, Fortin D; Gestion des tumeurs impliquant la paroi thoracique, y compris les tumeurs de Pancoast et les tumeurs envahissant la colonne vertébrale. Thorac Surg Clin. 2013 Août;23(3):313-25. doi: 10.1016/j.thorsurg.2013.05.001. Publié en ligne le 16 juillet 2013.
- Davis GA, Knight SR; Tumeurs de Pancoast. Neurosurg Clin N Am. 2008 Oct;19(4):545-57, v-vi.
Continuez à lire ci-dessous
Historique de l'article
Les informations sur cette page sont rédigées et examinées par des cliniciens qualifiés.
Prochaine révision prévue : 19 avr. 2028
21 avr. 2023 | Dernière version

Demandez, partagez, connectez-vous.
Parcourez les discussions, posez des questions et partagez vos expériences sur des centaines de sujets de santé.

Vous ne vous sentez pas bien ?
Évaluez vos symptômes en ligne gratuitement