Vitiligo
Revu par Dr Doug McKechnie, MRCGPDernière mise à jour par Dr Colin Tidy, MRCGPLast updated 15 déc 2022
Respecte les directives éditoriales
- TéléchargerTélécharger
- Partager
- Language
- Discussion
- Version audio
Professionnels de la santé
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Vitiligo article more useful, or one of our other articles de santé.
Dans cet article:
Continuez à lire ci-dessous
Qu'est-ce que le vitiligo ?1
Le vitiligo est une affection acquise caractérisée par une perte sélective de mélanocytes, entraînant des macules typiques, blanches et crayeuses, sans desquamation. Il peut également y avoir une perte de mélanine dans les follicules pileux.
Le vitiligo est généralement considéré comme une maladie auto-immune et est associé à d'autres maladies de ce type.2
Le vitiligo est souvent considéré comme un problème esthétique, bien que ses effets puissent être psychologiquement dévastateurs, entraînant souvent un fardeau considérable dans la vie quotidienne.
Quelles sont les causes du vitiligo ? (Étiologie)3 4
Retour au sommaireL'apparition du vitiligo est due à la perte de mélanocytes fonctionnels de l'épiderme. La cause reste incertaine. Les théories sur l'étiologie incluent :
Auto-immune : destruction des mélanocytes par un mécanisme auto-immun. Les cellules T ont été trouvées pour jouer un rôle significatif.
Neurochimique : destruction des mélanocytes par des médiateurs neurochimiques.
Autocytotoxic: destruction of the melanocytes by a metabolic product of melanin.
Biochemical: reactive oxygen species causing melanocyte damage following complex biochemical pathways.
Prédisposition génétique.
Aucune de ces théories n'est entièrement satisfaisante et la vérité est probablement un mélange de toutes.
Continuez à lire ci-dessous
Quelle est la fréquence du vitiligo ? (Épidémiologie)
Retour au sommaireElle survient chez environ 0,5 à 2 % de la population.1 It is more obvious - and therefore reported more amongst people with darker skin but no more prevalent.
Il est également diagnostiqué plus fréquemment chez les femmes, bien que la répartition par sexe soit en fait égale. Il affecte tous les groupes d'âge, mais dans plus de la moitié des cas, le début survient avant l'âge de 20 ans.5
Facteurs de risque6
Antécédents familiaux de vitiligo.
Antécédents personnels ou familiaux d'autres maladies auto-immunes, en particulier les maladies thyroïdiennes. Également l'anémie pernicieuse, la maladie d'Addison et le diabète ainsi que de nombreuses autres affections auto-immunes.
Antécédents de mélanome et de lymphome T cutané.
Déclencheurs possibles6
Ceux-ci incluent :
Stress émotionnel.
Accouchement (changements hormonaux ou liés au stress).
Traumatisme ou blessure de la peau.
Exposition à certains produits chimiques (dérivés phénoliques/catécholiques) bien que cela puisse être une dépigmentation chimique plutôt que du vitiligo.
Classification1
Retour au sommaireLe vitiligo est classé dans les types suivants.
Vitiligo non segmentaire (VNS)
Les sous-types sont focal, muqueux, acrofacial, généralisé, universel.
Les taches blanches sont souvent bilatérales et symétriques.
Chevauchements avec d'autres conditions ayant une étiologie connue et qui ne sont pas classées comme vitiligo.
Vitiligo segmentaire (VS)
Les sous-types sont focaux, muqueux, uni-, bi- et pluri-segmentaires.
Début rapide.
Unilateral.
La distribution peut correspondre approximativement à un dermatome.
Implique la dépigmentation des follicules pileux.
Vitiligo mixte (NSV + SV)B
C'est rare.
Non classifié
Cette catégorie permet une période d'observation, après laquelle une classification définitive peut être établie.
Continuez à lire ci-dessous
Symptômes du vitiligo6 7
Retour au sommaireLa condition peut se manifester à tout âge, mais est le plus souvent remarquée avant l'âge de 20 ans. Dans certains cas, il peut y avoir des démangeaisons lors de l'apparition de nouvelles lésions, mais la plupart du temps, le vitiligo est asymptomatique. Cependant, il peut y avoir un impact psychosocial énorme, qui ne doit pas être sous-estimé.5 8 It also carries the risk of associated autoimmune disease.
Vitiligo affectant les zones des paupières
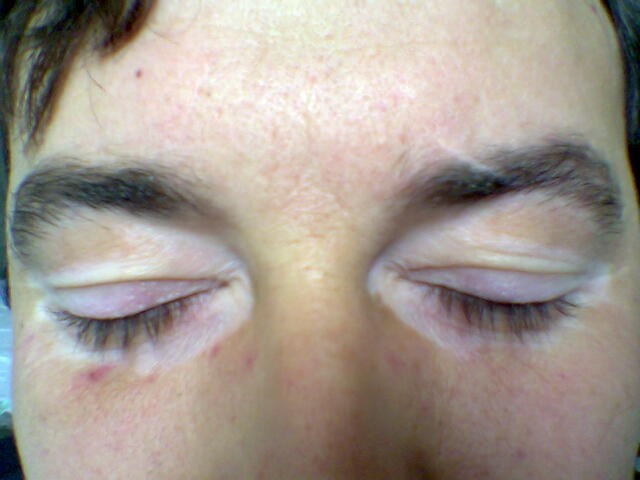
© Maria Sieglinda von Nudeldorf, CC BY-SA 4.0, via Wikimedia Commons
Les taches de vitiligo ont tendance à être des zones de blancheur clairement circonscrites. Elles sont particulièrement évidentes si la peau environnante est foncée. Comme elles ne bronzent pas au soleil, elles deviennent plus apparentes après exposition. De plus, en raison de la perte de mélanine, elles sont également plus susceptibles aux coups de soleil.
Les lésions sont plates et non squameuses. Elles sont souvent bilatérales et symétriques.
Au début, il y a quelques lésions bien définies qui peuvent être légèrement plus foncées autour du périmètre. Elles augmentent en taille et en nombre, devenant confluentes, et il peut être difficile, si elles sont étendues, de décider s'il s'agit d'une personne à la peau foncée avec des taches pâles ou d'une personne à la peau claire avec des taches pigmentées.
Toute partie du corps peut être affectée. Le plus souvent, on le trouve sur les doigts et les poignets, le cou, les mamelons, le nombril et les organes génitaux, ainsi que sur la peau autour des yeux et de la bouche. Il peut également être présent dans les plis du corps tels que l'aine et les aisselles, ainsi que sur les sites de blessures cutanées. Lorsque le vitiligo apparaît sur des sites de blessure ou de friction, on parle du phénomène de Köbner.
Les cheveux peuvent être blancs ou gris. Ils apparaissent généralement en plaques sur le cuir chevelu, mais peuvent être généralisés. D'autres poils corporels, y compris les sourcils et les cils, les poils pubiens et axillaires, peuvent également être affectés. Cela s'appelle la leucotrichie.
La rétine peut également être affectée.
Les variantes incluent le vitiligo trichrome dans lequel il y a une zone de dépigmentation partielle ainsi que la peau dépigmentée et normale, de sorte qu'il y a trois couleurs. Il peut y avoir un vitiligo inflammatoire marginal dans lequel une périphérie rouge surélevée apparaît soit au début, soit jusqu'à un an plus tard. Le vitiligo bleu peut survenir avec une hyperpigmentation post-inflammatoire qui évolue vers le vitiligo.
Enquêtes
Retour au sommaireLe diagnostic est généralement posé cliniquement.
Check for evidence of associated disease such as diabetes, pernicious anaemia, thyroid disease and Addison's disease. Consider blood tests for thyroid function and thyroid autoantibodies.
Une lampe de Wood peut être utile pour exclure les infections fongiques superficielles qui fluorescent sous la lumière ultraviolette. Toutes les infections fongiques ne fluorescent pas et la couleur avec laquelle elles fluorescent varie également. Si une lampe de Wood est dirigée sur des zones de dépigmentation, la marge exacte est plus facilement visible sur une peau claire et les lésions apparaissent d'un bleu-blanc éclatant.
Évaluer l'impact sur la qualité de vie.
Diagnostic différentiel6
Retour au sommaireTinea versicolor. Les lésions sont sèches et légèrement squameuses lorsqu'on les gratte.
Piebaldisme. Une condition génétique rare. Il y a souvent une mèche blanche, qui peut être présente à la naissance.
Hypomélanose idiopathique en gouttes. De nombreuses petites macules blanches (mesurant 1 à 5 mm) sont distribuées symétriquement sur le tronc, les bras et les jambes. Les lésions ont des bords bien définis et des marques cutanées normales. Elles ont une apparence différente sous une lumière de Wood.
Utilisation de stéroïdes topiques puissants ou d'autres types de cicatrices.
Hypopigmentation post-inflammatoire, à la suite de conditions inflammatoires de la peau telles que l'eczéma.
Pityriasis alba. Cela peut être un type d'eczéma ou une réaction inflammatoire suivant un eczéma léger.
Lèpre, en particulier la variété tuberculoïde.
Lichen scléreux et atrophique. Itchy white patches on the perineum most frequently.
Melasma (chloasma). Hyperpigmentation of the face in women who are pregnant or on the combined oral contraceptive pill.
Albinisme. Generalised lack of pigment, including the eyes, present from birth.
Morphée. Épaississement localisé du derme dû à un excès de collagène.
Traitement du vitiligo6 9
Retour au sommaireLa variété des traitements disponibles suggère qu'aucun n'est totalement satisfaisant. La réponse est très variable entre les patients. Une revue Cochrane en 2015 a conclu qu'il n'était pas possible de déterminer quel était le meilleur traitement pour le vitiligo et que des études supplémentaires sont nécessaires.5
Mesures générales7
Protégez-vous contre l'exposition au soleil, car les taches blanches ne peuvent que brûler et ne bronzent pas. Conseillez de porter des vêtements protecteurs, d'éviter le soleil aux heures de pointe, d'éviter l'utilisation de lits de bronzage et d'utiliser un écran solaire à indice élevé. Les écrans solaires à indice élevé peuvent être prescrits par le NHS s'ils sont approuvés par l'ACBS. Sur une note plus cosmétique, le bronzage de la peau normale rend les taches de vitiligo plus apparentes.
Minimisez les blessures cutanées, car il y a une probabilité accrue de nouvelles taches blanches dans les zones de peau blessée.
Surveillez d'autres maladies auto-immunes chez les adultes atteints de NSV. Recherchez des symptômes de diabète, d'anémie pernicieuse, de maladie d'Addison et de maladie thyroïdienne. Conseillez aux personnes atteintes de vitiligo de signaler les symptômes de ces maladies. Des tests sanguins pour la fonction thyroïdienne et les auto-anticorps thyroïdiens doivent être effectués au moment du diagnostic, puis annuellement par la suite.
Évaluer l'impact sur la qualité de vie et la présence de problèmes psychosociaux.
Il est connu que le traitement spécifique est plus efficace s'il est commencé tôt, lorsque la zone affectée est petite, et pendant l'enfance.
If vitamin D levels are reduced or deficient, particularly in view of the advice for reduced sun exposure, advise supplementary vitamin D3 and increasing intake of foods high in vitamin D. See also the article on Carence en Vitamine D.
Options de camouflage
Consultez Changing Faces.10 This provides education to the patient and advice for GPs about the appropriate cream to prescribe.
Les crèmes et poudres de couverture hautement pigmentées sont disponibles dans une gamme de teintes et de couleurs qui peuvent être assorties à la carnation de la personne. Elles sont imperméables et faciles à appliquer sur le visage et n'importe où sur le corps après formation. Elles peuvent rester sur le visage pendant 12 à 18 heures, et sur le corps jusqu'à 4 jours. Les produits de camouflage fond de teint classique et poudre de finition Covermark®, crème et poudre fixante Dermacolor®, crème de masquage et poudre de finition Keromask®, et crème de couverture et poudre de finition Veil® sont disponibles en différentes teintes et peuvent être prescrits par le NHS (classés comme 'substances à la limite' et l'ordonnance doit être approuvée 'ACBS').
Les options alternatives incluent les produits autobronzants qui offrent une couleur durable pendant plusieurs jours. La micropigmentation cosmétique et le tatouage sont des options plus permanentes, par exemple pour les lèvres ou les mamelons dépigmentés, cependant, cela doit être envisagé avec prudence en raison de l'évolution imprévisible du vitiligo.
Corticostéroïdes topiques
Ceux-ci ont un effet anti-inflammatoire et immunomodulateur.
Ils peuvent être utilisés chez les enfants et les adultes atteints de vitiligo non segmentaire limité (moins de 10 % de la surface corporelle) pendant un maximum de deux mois. Les corticostéroïdes topiques ne doivent pas être appliqués sur le visage et ne doivent pas être utilisés chez les femmes enceintes.
Utilisez un corticostéroïde topique puissant tel que le mométasone ou le valérate de bétaméthasone 0,1 %, appliqué une fois par jour. Arrêtez après un mois si la réponse est bonne.
Inhibiteurs topiques de la calcineurine
Crèmes de tacrolimus et de pimécrolimus.
Ceux-ci peuvent être utilisés chez les adultes et les enfants.
Ils sont utilisés pour les zones de vitiligo sur la tête et le cou.
L'utilisation initiale est de six mois, mais ils peuvent être utilisés plus longtemps s'ils sont efficaces. Ils ont un meilleur profil de sécurité que les corticostéroïdes topiques.
Photothérapies
Photothérapie par ultraviolets B à bande étroite (NB-UVB):
Efficace dans le NSV généralisé.
Efficace en combinaison avec des inhibiteurs topiques de la calcineurine.
Un traitement corporel complet est recommandé pour les lésions couvrant plus de 15-20% de la surface corporelle.
Utilisé chez les enfants et les adultes atteints de vitiligo généralisé, ou de vitiligo localisé qui ne peut être géré avec des traitements topiques ou qui a un impact significatif sur la qualité de vie.
PUVA (psoralène plus rayonnement UVA):
Psoralène oral ou topique suivi d'une exposition à la lumière UV à ondes longues pendant quelques minutes.
It is more effective on the face and trunk.
Le traitement est bihebdomadaire pendant jusqu'à deux ans.
Corticostéroïdes oraux et autres immunosuppresseurs
Certaines études montrent un bénéfice dans le vitiligo à propagation rapide pour arrêter sa progression.
Dans l'ensemble, les effets secondaires et les risques l'emportent sur les bénéfices et ils ne sont pas couramment utilisés.
Traitements chirurgicaux
La couche supérieure de la peau atteinte de vitiligo est retirée par rasage, dermabrasion ou laser et remplacée par de la peau pigmentée.
Pour les zones où il n'y a pas eu de nouvelles lésions ou de propagation de lésions au cours des 12 derniers mois, et aucun phénomène de Köbner (lésions cutanées sur les lignes de traumatisme).
Surgical treatment options include:
Non-cultured melanocyte-keratinocyte cell transplantation.
Greffes par punch.
Greffes de cloques.
Greffes de peau partielle.
Thérapie de dépigmentation
Ceci est une option pour les personnes à la peau foncée, qui ont de grandes zones de peau affectées.
La peau normale est traitée pour la dépigmenter afin que toute la peau soit de la même couleur.
Une crème d'éthyl ester de monobenzone est appliquée.
Le traitement prend 1 à 4 mois pour agir.
C'est généralement permanent.
Traitement en soins primaires6
Retour au sommaireMesures générales comme ci-dessus.
Envisagez et discutez l'option de ne pas traiter lorsque cela est approprié.
Offrir des prescriptions pour des crèmes solaires à indice élevé et des crèmes camouflantes lorsque cela est approprié.
Référence au service de camouflage Changing Faces.10
Fournir des informations sur la Société du Vitiligo pour obtenir du soutien.11
Consider treatment with a topical corticosteroid if:
NSV est localisé ou limité.
The facial area is not involved.
La patiente n'est pas enceinte.
Les risques sont acceptés.
Ne pas traiter n'est pas une option.
Le patient est un adulte.
Indications pour la référence
Envisagez de référer à un dermatologue si :
La condition progresse rapidement.
Le diagnostic est incertain.
La personne a un vitiligo segmentaire.
Le visage est affecté.
Un enfant.
Enceinte.
De grandes zones du corps sont touchées (plus de 10 % de la surface corporelle).
La personne est particulièrement bouleversée par la situation.
Il existe des contre-indications ou des effets indésirables liés au traitement par corticostéroïdes topiques.
Le traitement initial en soins primaires n'a pas été concluant.
Envisagez d'organiser une orientation vers un service local de camouflage cutané (qui peut être disponible via le service de dermatologie local). Conseillez de s'auto-référer à l'association Changing Faces, qui offre une éducation par des praticiens du camouflage cutané sur l'utilisation et l'application de crèmes et poudres de camouflage cosmétique (voir le lien dans les références ci-dessous).
Lectures complémentaires et références
- Vitiligo; Société de Dermatologie en Soins Primaires (PCDS)
- Bergqvist C, Ezzedine K; Vitiligo : Une Revue. Dermatologie. 2020;236(6):571-592. doi: 10.1159/000506103. Publié en ligne le 10 mars 2020.
- Sandru F, Carsote M, Albu SE, et al; Vitiligo et thyroïdite auto-immune chronique. J Med Life. 2021 Mar-Avr;14(2):127-130. doi: 10.25122/jml-2019-0134.
- Laddha NC, Dwivedi M, Mansuri MS, et al; Vitiligo : interaction entre le stress oxydatif et le système immunitaire. Exp Dermatol. 2013 Avr;22(4):245-50. doi: 10.1111/exd.12103. Publié en ligne le 21 février 2013.
- Glassman SJ; Vitiligo, reactive oxygen species and T-cells. Clin Sci (Lond). 2011 Feb;120(3):99-120. doi: 10.1042/CS20090603.
- Whitton ME, Pinart M, Batchelor J, et al; Interventions pour le vitiligo. Cochrane Database Syst Rev. 2015 24 févr.;(2):CD003263. doi: 10.1002/14651858.CD003263.pub5.
- Vitiligo; NICE CKS, janvier 2022 (accès réservé au Royaume-Uni)
- Vitiligo; DermNet NZ
- Ezzedine K, Eleftheriadou V, Whitton M, et al; Vitiligo. Lancet. 2015 Jul 4;386(9988):74-84. doi: 10.1016/S0140-6736(14)60763-7. Epub 2015 Jan 15.
- Nahhas AF, Braunberger TL, Hamzavi IH; Mise à jour sur la gestion du vitiligo. Lett. de thérapie cutanée. Mai 2019;24(3):1-6.
- Changer les visages
- Société du Vitiligo UK
Continuez à lire ci-dessous
Historique de l'article
Les informations sur cette page sont rédigées et examinées par des cliniciens qualifiés.
Prochaine révision prévue : 15 nov. 2027
15 déc 2022 | Dernière version

Demandez, partagez, connectez-vous.
Parcourez les discussions, posez des questions et partagez vos expériences sur des centaines de sujets de santé.

Vous ne vous sentez pas bien ?
Évaluez vos symptômes en ligne gratuitement