Dermatophytose
Tinea infections
Revu par Dr Philippa Vincent, MRCGPDernière mise à jour par Dr Doug McKechnie, MRCGPLast updated 27 fév 2025
Respecte les directives éditoriales
- TéléchargerTélécharger
- Partager
- Language
- Discussion
- Version audio
Professionnels de la santé
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Infection fongique de l'aine article more useful, or one of our other articles de santé.
Dans cet article:
Continuez à lire ci-dessous
What is dermatophytosis?1
Dermatophytosis (tinea) infections are fungal infections caused by dermatophytes - a group of fungi that invade and grow in dead keratin. Several species commonly invade human keratin and these belong to the Epidermophyton, Microsporum et Trichophyton genera. They tend to grow outwards on skin, producing a ring-like pattern - hence the term 'ringworm'. They are very common and affect different parts of the body. They can usually be successfully treated but success depends on the site of infection and on compliance with treatment.
See the separate Tinea capitis, Infections fongiques des ongles, Pityriasis versicolor et Candidose articles.
Physiopathologie23
Retour au sommaireInfection is limited to the dead layers of skin but encouraged by a damp and warm local environment.
The infection can be transmitted to humans by anthropophilic (between people), geophilic (from soil) and zoophilic (from animals) spread.
The most common organisms are:
Trichophytons rubrum, Trichophytons tonsurans, Trichophytons interdigitale et Trichophytons mentagrophytes.
Microsporum canis.
Epidermophyton floccosum.
Clinical classification is according to site:
Scalp - tinea capitis.
Feet - tinea pedis.
Hands - tinea manuum.
Nail - tinea unguium (or onychomycosis).
Beard area - tinea barbae.
Groin - tinea cruris.
Body including trunk and arms - tinea corporis.
Continuez à lire ci-dessous
How common is dermatophytosis? (Epidemiology)
Retour au sommaireInfection is very common all over the world. Some types are more common than others, with tinea pedis being most common in adults and tinea capitis the most common in children. Onychomycosis is also extremely common.
Dermatophytosis symptoms (presentation)2
Retour au sommaireHistoire
Itching, rash and nail discolouration are the most common symptoms of tinea infection.
Hair loss occurs with tinea capitis (mainly a disease of children).
Complications such as secondary infection (cellulitis and impetigo) can lead to symptoms.
It is common in people who play contact sports.
It occurs in immunocompromised patients.
Examen
Tinea pedis:4
It particularly affects the web of the toe where skin may be macerated and erythematous.
It commonly affects the plantar surface of the foot. Erythema, vesicles and pustules can occur.
Tinea pedis - entre les orteils
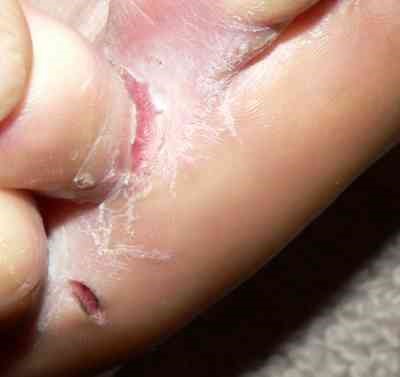
© Utilisateur Falloonb sur en.wikipedia, Domaine public, via Wikimedia Commons
It can cause hair loss with broken hairs at the surface (as distinct from alopecia areata).
Clinical appearance is variable, including scaly, crusting, pustules and/or black dot alopecia.
Tinea unguium (onychomycosis):6
Onycholysis or separation of the nail from the nail bed commonly occurs.
Nail dystrophy with thickening and discolouration of the nail develops.
Tinea corporis:7
The skin lesions have annular scaly plaques with raised edges.
There may be vesicles and pustules.
Typically lesions are on exposed skin of the trunk, arms and legs (see 'Differential diagnosis', below).
More unusually the lesions can appear as overlapping concentric circles (tinea imbricate) or even herpetiform subcorneal vesicles or pustules (bullous tinea corporis).
Tinea corporis
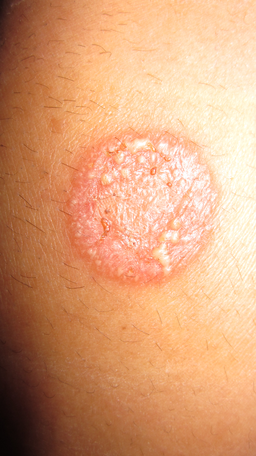
© Corina G., Public domain, via Wikimedia Commons
Tinea manuum:
Usually with tinea pedis.
Typically just affects one hand.
Scaling and redness are prominent.
Incorrect diagnosis and use of steroid may eventually exacerbate the infection.
Tinea cruris:8
Usually occurs in men.
Often tolerated for some time before presentation.
Typically erythematous with central clearing and raised edge.
Tinea barbae:9
Affects the beard area.
Redness, scaling and pustules are common.
Continuez à lire ci-dessous
Diagnostic différentiel7
Retour au sommaireOther annular rashes are often confused with tinea infections. Eczéma et psoriasis are commonly confused with tinea. Pityriasis versicolor occurs all over the trunk while candida occurs as a flexural rash at extremes of age or in the immunocompromised, those with diabetes or patients on antibiotics.
Treatment with topical steroids often causes confusion, making tinea less scaly and more erythematous. Steroid use also makes the 'active' edge and the inactive centre less distinct (tinea incognito). Clinically the diagnosis can be difficult but, if it is a possibility, take scrapings for mycology. Other fungal infections look nothing like tinea. Other conditions to consider include:
Intertrigo.
Erythrasma.
Diagnosing dermatophytosis (investigations)10
Retour au sommaireMicroscopy of skin and nail specimens may reveal hyphae and spores.
Fungal culture can identify the species but is not always reliable and it can take six weeks to obtain results.
Ultraviolet light (Wood's light) is useful for tinea capitis especially. Fluorescence is produced by the fungus. Fluorescence is not seen with tinea corporis or tinea cruris.
Rarely, a biopsy may be needed if the case is atypical or not responding to treatment.
Maladies associées
Retour au sommaireDiabetes, immunocompromised states, atopy and Syndrome de Cushing have all been associated with fungal infections.
Management of dermatophytosis45610
Retour au sommaireOffer advice on hygiene measures:
Keep affected skin cool and dry.
Wear cotton, absorbent clothing.
Avoid scratching affected skin.
After washing, dry thoroughly.
Do not share towels, and wash frequently, to reduce the risk of transmission.
Cover feet in communal bathing pools, changing areas and gymnasiums if feet are affected.
Continue school and sporting activities.
See the separate Médicaments antifongiques article.
Topical agents containing a corticosteroid are not usually necessary. They may be used if there is a lot of skin inflammation. They should be used for a week only.
Referral may be needed if diagnosis is in doubt.
Complications of dermatophytosis
Retour au sommaireSecondary bacterial infection may occur. Hair loss is a complication of tinea capitis. Pain and difficulty with shoes can result from onychomycosis.
A dermatophytid (id) reaction may occur, especially after initiation of systemic antifungal treatment. This is thought to be a type IV hypersensitivity response, and causes a widespread pruritic rash, with papules, maculopapules, papulovesicles, or pustules at sites distinct from that of the original dermatophyte infection.11
Scarring is uncommon but more likely in people with pigmented skin. Scarring usually fades with time. Skin protection such as using a moisturiser cream and sunscreen can be helpful. Extensive or severe scarring may need further treatment, such as using laser therapy.
Dermatophytosis prognosis
Retour au sommaireExcellent with good compliance and subsequent precautions to avoid repeat infection.
Prevention of dermatophytosis
Retour au sommaireGood skin hygiene.
Good nail hygiene.
Avoiding prolonged wetting or dampness of the skin and feet.
Avoiding trainers, which can retain sweat and promote a warm, moist environment.
Treatment of tinea pedis - helps prevent onychomycosis.6
Wearing clean, loose-fitting underwear.
Lectures complémentaires et références
- Dermatophytide reactions; DermNet NZ
- Sahoo AK, Mahajan R; Management of tinea corporis, tinea cruris, and tinea pedis: A comprehensive review. Indian Dermatol Online J. 2016 Mar-Apr;7(2):77-86. doi: 10.4103/2229-5178.178099.
- Ely JW, Rosenfeld S, Seabury Stone M; Diagnosis and management of tinea infections. Am Fam Physician. 2014 Nov 15;90(10):702-10.
- Martinez DA, Oliver BG, Graser Y, et al; Comparative genome analysis of Trichophyton rubrum and related dermatophytes reveals candidate genes involved in infection. MBio. 2012 Sep 4;3(5):e00259-12. doi: 10.1128/mBio.00259-12. Print 2012.
- The Cutaneous Mycoses; Mycology Online
- Hainer BL; Dermatophyte infections. Am Fam Physician. 2003 Jan 1;67(1):101-8.
- Infection fongique de la peau - pied; NICE CKS, juin 2023 (accès réservé au Royaume-Uni)
- Infection fongique de la peau - cuir chevelu; NICE CKS, juin 2023 (accès réservé au Royaume-Uni)
- Infection fongique des ongles; NICE CKS, août 2023 (accès réservé au Royaume-Uni)
- Infection fongique de la peau - corps et aine; NICE CKS, juillet 2023 (accès réservé au Royaume-Uni)
- Tinea Cruris; DermNet NZ
- Tinea barbae; DermNet NZ
- Infections fongiques de la peau et des ongles : Diagnostic et investigation en laboratoire - Guide de référence rapide pour les soins primaires; GOV.UK, 2017
- Leung AK, Lam JM, Leong KF, et al; Tinea corporis: an updated review. Drugs Context. 2020 Jul 20;9:2020-5-6. doi: 10.7573/dic.2020-5-6. eCollection 2020.
Continuez à lire ci-dessous
Historique de l'article
Les informations sur cette page sont rédigées et examinées par des cliniciens qualifiés.
Prochaine révision prévue : 26 févr. 2028
27 fév 2025 | Dernière version

Demandez, partagez, connectez-vous.
Parcourez les discussions, posez des questions et partagez vos expériences sur des centaines de sujets de santé.

Vous ne vous sentez pas bien ?
Évaluez vos symptômes en ligne gratuitement