Dermatite atopique et eczéma
Revu par Dr Toni Hazell, MRCGPDernière mise à jour par Dr Doug McKechnie, MRCGPLast updated 25 févr. 2025
Respecte les directives éditoriales
- TéléchargerTélécharger
- Partager
- Language
- Discussion
- Version audio
Professionnels de la santé
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Eczéma atopique article more useful, or one of our other articles de santé.
Dans cet article:
Continuez à lire ci-dessous
Qu'est-ce que la dermatite atopique ?
La dermatite atopique, également appelée eczéma atopique, est une affection inflammatoire chronique et récidivante de la peau, caractérisée par une éruption rouge et prurigineuse qui privilégie les plis cutanés tels que les plis des coudes ou derrière les genoux.1
La dermatite atopique est souvent utilisée comme synonyme du terme « eczéma », bien que certaines ontologies de maladies considèrent la dermatite atopique comme un sous-type spécifique d'eczéma.2
Quelle est la fréquence de la dermatite atopique ? (Épidémiologie)3
Retour au sommaireLa dermatite atopique est courante et sa prévalence augmente.
Les estimations varient en raison des différentes populations étudiées, mais les chiffres suggèrent qu'elle touche environ 10 à 30 % des enfants, et environ 2 à 10 % des adultes.
Il se manifeste le plus souvent pendant l'enfance, mais peut apparaître à tout âge. Environ 70 à 90 % des cas surviennent avant l'âge de 5 ans, avec environ 45 % des cas débutant dans les 6 premiers mois de vie.
Il existe une prévalence accrue d'eczéma atopique chez les enfants ayant un parent atteint (environ 80 % des enfants dont les deux parents sont atteints, et 60 % si un seul parent est atteint).
Il existe un taux accru d'eczéma atopique dans les zones urbaines, les familles plus petites et les classes socio-économiques supérieures.
Facteurs déclencheurs4 5
Irritants et allergènes environnementaux
Irritants - par exemple, savons et détergents (y compris shampoings, bains moussants, gels douche et liquides vaisselle).
Skin infections: Staphylococcus aureus is believed to be an important exacerbating factor in atopic eczema.
Les extrêmes de température et d'humidité. La plupart des patients s'améliorent en été et sont plus mal en hiver. La transpiration provoquée par la chaleur ou l'exercice peut déclencher une exacerbation.
Extrêmes de température et d'humidité. La plupart des patients s'améliorent en été et s'aggravent en hiver. La transpiration provoquée par la chaleur ou l'exercice peut déclencher une exacerbation.
Tissus abrasifs - par exemple, la laine.
Les facteurs alimentaires aggravent l'eczéma atopique chez environ 50 % des enfants, mais beaucoup moins fréquemment chez l'adulte. Une allergie alimentaire doit être suspectée chez les enfants atteints d'eczéma atopique qui ont déjà réagi à un aliment, avec des symptômes immédiats, ou chez les nourrissons et jeunes enfants atteints d'eczéma atopique modéré ou sévère qui n'a pas été contrôlé par une prise en charge optimale, en particulier s'il est associé à une dysmotilité intestinale (coliques, vomissements, modification du transit intestinal) ou à un retard de croissance.
Allergènes inhalés - par exemple, acariens, pollens, squames d'animaux et moisissures. Une allergie inhalée doit être suspectée chez les enfants présentant des poussées saisonnières d'eczéma atopique, associées à de l'asthme et une rhinite, ou chez les enfants de plus de 3 ans ayant un eczéma atopique sur le visage.
Facteurs endogènes
On pense que des mutations génétiques affectent la production de filaggrine. La filaggrine est une protéine essentielle à la transformation des kératinocytes en squames de protéines/lipides qui composent le stratum corneum, la couche barrière la plus externe de la peau. Par conséquent, chez au moins certains patients atteints d'eczéma atopique, il existe une prédisposition génétique qui augmente leur sensibilité aux déclencheurs environnementaux externes.
Le stress peut aggraver l'eczéma atopique, qui peut lui-même être une cause de détresse psychologique.
Modifications hormonales chez la femme - par exemple, poussées prémenstruelles, détérioration pendant la grossesse.
Continuez à lire ci-dessous
Critères diagnostiques
Retour au sommaireLe diagnostic de la dermatite atopique est généralement relativement simple, basé sur l'apparence et la sensation de l'éruption cutanée, combinées à les antécédents fournis par le patient.
L'Institut national pour l'excellence en santé et en soins (NICE) suggère les critères de diagnostic suivants :5
Doit présenter une affection cutanée prurigineuse (ou un rapport de grattage ou de frottement chez un enfant) ainsi que trois éléments ou plus parmi les suivants :
Antécédents d'irritation dans les plis de la peau tels que les plis des coudes, derrière les genoux, le devant des chevilles ou autour du cou (ou les joues chez les enfants de 18 mois ou moins).
Antécédents d'asthme ou de rhume des foins (ou antécédents de maladie atopique chez un parent de premier degré chez les enfants de moins de 4 ans).
Peau sèche générale au cours de l'année précédente.
Eczéma fléxural visible (ou eczéma affectant les joues ou le front et les membres extérieurs chez les enfants de moins de 4 ans).
Début dans les deux premières années de vie (pas toujours diagnostiqué chez les enfants de moins de 4 ans).
Si cela ne démange pas, il est très peu probable que ce soit de l'eczéma.
Notez que chez les enfants asiatiques, caribéens noirs et africains noirs, l'eczéma atopique peut être plus susceptible d'affecter les surfaces extenseurs, plutôt que les plis. Les motifs discoïdes ou folliculaires peuvent être plus courants.
Symptômes de la dermatite atopique (présentation)
Retour au sommaireEczéma sur les bras
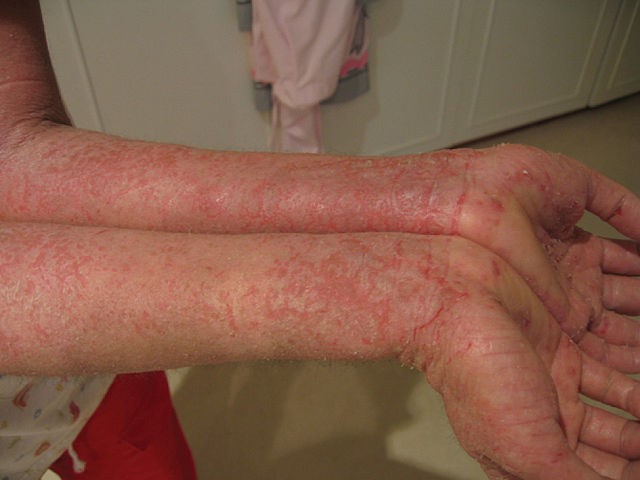
© JambulaatWikipedia en anglais (domaine public), via Wikimedia Commons
La répartition a tendance à varier avec l'âge et l'apparence des lésions persistantes peut changer avec le grattage.
Une tendance à la peau sèche persiste tout au long de la vie.
Les poussées aiguës varient en apparence, allant de vésicules à des zones de rougeur mal délimitée. D'autres caractéristiques possibles incluent la formation de croûtes, desquamation, fissures et gonflement de la peau.
Les grattements répétés entraînent souvent un épaississement des lésions chroniques.
Chez le nourrisson, l'eczéma atopique concerne principalement le visage, le cuir chevelu et les surfaces extenseurs des membres. Il est généralement aigu. La zone de la couche est habituellement épargnée.
Chez les enfants et chez les adultes atteints de la maladie depuis longtemps, l'eczéma est souvent localisé au niveau des plis des membres.
Adultes : souvent sécheresse généralisée et démangeaisons.
L'eczéma chronique de la main peut être la manifestation principale.
Une infection bactérienne est suggérée par :
Crusting, weeping, pustulation and/or surrounding la cellulite with erythema of otherwise normal-looking skin.
Une aggravation soudaine de l'état.
L'eczéma herpétique est suggéré par :5
Zones d'eczéma douloureux en rapide aggravation.
Vésicules regroupées compatibles avec les premiers stades d'herpès labial.
Érosions en coup de poing (lésions circulaires, déprimées, ulcérées) généralement de 1 à 3 mm, d'apparence uniforme (peuvent fusionner pour former des zones d'érosion plus grandes avec croûte).
Fièvre, léthargie ou détresse possibles.
Continuez à lire ci-dessous
Évaluation de la gravité et du bien-être chez un enfant atteint d'eczéma atopique5
Retour au sommaireLors de l'évaluation de la gravité, du bien-être psychologique et psychosocial ainsi que de la qualité de vie, prenez en compte l'impact de l'eczéma atopique sur les parents ou les aidants, ainsi que sur l'enfant, et fournissez des conseils et un soutien appropriés. Les outils d'évaluation suivants peuvent être utilisés (voir les liens sous « Lectures complémentaires », ci-dessous) :
Échelles analogiques visuelles (0-10) permettant d'évaluer par l'enfant, le parent ou le tuteur la gravité, les démangeaisons et la perte de sommeil au cours des trois derniers jours et nuits.
Mesure de l'eczéma orientée patient (POEM).
Indice de Qualité de Vie Dermatologique chez l'Enfant (CDLQI).
Indice de Qualité de Vie de la Dermatite chez les Nourrissons (IDQOL).
Questionnaire sur l'impact de la dermatite sur la famille (DFI).
Diagnostic différentiel6
Retour au sommaireGale and other infestations.
Diagnostic de la dermatite atopique (investigations)
Retour au sommaireLes investigations sont rarement nécessaires pour établir le diagnostic.
La plupart des enfants atteints d'eczéma atopique léger n'ont pas besoin de tests cliniques pour les allergies.5
Il n'existe aucune preuve de l'utilité des tests d'allergie en pharmacie ou en ligne dans la prise en charge de l'eczéma atopique.5
L'estimation de l'immunoglobuline E (IgE) et des tests radioallergosorbants spécifiques (RAST) ne confirment que la nature atopique de l'individu.
Swabs for bacteriology may be useful if flares do not respond to treatment, or if there are very frequent flares, in order to identify antibiotic-resistant strains of Staphylococcus aureus (S. aureus) ou pour détecter une infection streptococcique supplémentaire.
Maladies associées
Retour au sommaireAtopic eczema is associated with other atopic disease such as asthme, rhume des foins et rhinite allergique.
Gestion de la dermatite atopique5 7 8
Retour au sommaireFournissez des informations sur la condition, les facteurs qui peuvent la provoquer, le rôle des différents traitements et leur utilisation efficace et sûre. Il est important de souligner les quantités correctes de traitements topiques à utiliser. Utilisez des informations écrites pour renforcer les informations discutées.
Inclure des informations sur la façon de reconnaître les poussées d'eczéma atopique (augmentation de la sécheresse, démangeaisons, rougeur, enflure et irritabilité générale).
Les informations doivent également inclure comment reconnaître les symptômes et signes d'une infection bactérienne à staphylocoque et/ou streptocoque (écoulement, pustules, croûtes, eczéma atopique ne répondant pas au traitement, aggravation rapide de l'eczéma atopique, fièvre et malaise).
Fournir du soutien : vivre avec une maladie de la peau, en particulier les difficultés psychosociales potentielles, peut être très difficile.
Les facteurs déclencheurs doivent être identifiés et évités lorsque cela est possible. Évitez tout ce qui est connu pour aggraver la maladie : conseillez d’éviter les extrêmes de température et d’humidité, évitez les vêtements irritants contenant de la laine ou certains fibres synthétiques (utilisez des tissus non abrasifs, comme le coton).
Conseiller de garder les ongles courts et d'éviter l'utilisation de savons ou de détergents ; les remplacer par des substituts émollients (porter des gants lorsque l'on ne peut pas éviter de manipuler des irritants tels que les détergents).
Maintenez la peau hydratée : utilisation de bains et d'additifs pour bains, et réduction de la perte d'eau par l'utilisation d'une thérapie émolliente appropriée en quantité suffisante.
Une approche progressive doit être utilisée pour la prise en charge de l'eczéma atopique chez l'enfant, c'est-à-dire adapter l'étape du traitement en fonction de la gravité de l'eczéma atopique. La prise en charge peut ensuite être intensifiée ou réduite, selon la gravité des symptômes.
Les émollients doivent constituer la base de la prise en charge de l'eczéma atopique et doivent toujours être utilisés, même lorsque l'eczéma atopique est clair.
Émollients et hydratants
Ils sont mieux appliqués lorsque la peau est humide, mais ils peuvent également être utilisés à d'autres moments.
Ils doivent être appliqués aussi généreusement et aussi fréquemment que possible, et un traitement continu avec une thérapie émolliente complète (combinaisons de crème, pommade, huile de bain et substitut de savon émollient) aidera à obtenir un effet maximal.
Idéalement, la fréquence d'application des émollients devrait être toutes les quatre heures ou au moins 3 à 4 fois par jour.
Ils doivent être prescrits en grande quantité, la quantité recommandée pour l'eczéma généralisé étant de 500 g/semaine pour un adulte et 250 g/semaine pour un enfant.
L'utilisation intensive d'émollients réduira le besoin de stéroïdes topiques.
L'éducation sur la façon d'utiliser les émollients est essentielle pour assurer une réhydratation maximale de la peau.
Une revue Cochrane a révélé que la plupart des hydratants présentaient des effets bénéfiques, en prolongeant le délai avant une poussée, en réduisant le nombre de poussées et la quantité de corticostéroïdes topiques nécessaires pour obtenir des réductions similaires de la gravité de l'eczéma. Il n'existe aucune preuve fiable qu'un hydratant soit meilleur qu'un autre.9
L'Agence de réglementation des médicaments et des produits de santé (MHRA) a publié des avertissements concernant le risque de brûlures graves et mortelles avec l'utilisation de tous les émollients à base de paraffine, quelle que soit la concentration en paraffine. Les données suggèrent qu'il existe également un risque pour les émollients sans paraffine. Conseillez aux patients utilisant ces produits de ne pas fumer ni s'approcher de flammes nues, et mettez en garde contre l'inflammabilité facile des vêtements, literie, pansements et autres tissus ayant un résidu sec d'un produit émollient dessus.10
Stéroïdes topiques
Les corticostéroïdes doux sont généralement utilisés sur le visage et les flexures ; des corticostéroïdes puissants sont généralement nécessaires pour une utilisation chez les adultes atteints d'eczéma discoïde ou lichénifié ou avec de l'eczéma sur le cuir chevelu, les membres et le tronc.
Il est recommandé que les corticostéroïdes topiques pour l'eczéma atopique soient prescrits pour une application uniquement une ou deux fois par jour.11
Utilisez une puissance douce pour l'eczéma atopique léger, une puissance moyenne pour l'eczéma atopique modéré et une puissance forte pour l'eczéma atopique sévère.
Utilisez une puissance douce pour le visage et le cou, sauf pour une utilisation à court terme (3-5 jours) d'une puissance moyenne pour les poussées sévères.
Utilisez des préparations modérées ou puissantes uniquement pendant de courtes périodes (7-14 jours) en cas de poussées sur des zones vulnérables telles que les aisselles et l'aine.
Ne pas utiliser de préparations très puissantes chez les enfants, sans avis dermatologique spécialisé.
Les patients utilisant des stéroïdes modérés et puissants doivent être surveillés pour détecter à la fois les effets secondaires locaux et systémiques.
Eczéma chronique chez l'adulte : cela nécessite souvent un corticostéroïde puissant associé à des émollients et à l'évitement des allergènes.
L'utilisation régulière à long terme de corticostéroïdes topiques, en particulier ceux de forte ou très forte puissance, peut entraîner des effets indésirables tels que l'atrophie cutanée, les stries, la dermatite péri-orale et des modifications de la pigmentation de la peau. Dans de rares cas (par exemple, de grandes surfaces de peau traitées avec des corticostéroïdes de haute puissance), ils peuvent provoquer des effets secondaires systémiques liés aux corticostéroïdes, notamment une suppression de l'axe hypothalamo-hypophyso-surrénalien.12
Pour cette raison, les corticostéroïdes topiques sont généralement prescrits pour de courtes durées seulement (par exemple, une ou deux fois par jour jusqu'à 14 jours) pour traiter les poussées d'eczéma.
Les corticostéroïdes topiques peuvent également être utilisés en tant que traitement d'entretien une fois que la poussée d'eczéma s'est calmée, dans le but de prévenir de futures poussées. Un régime courant est celui des «stéroïdes du week-end», c'est-à-dire l'application de corticostéroïdes topiques pendant deux jours consécutifs par semaine.13 This may be useful for people with frequent flares in whom as-needed topical steroid therapy is insufficient.
Les unités du bout du doigt (UBD) sont un guide utile pour les patients sur la quantité de stéroïde topique à utiliser. Une unité du bout du doigt correspond à la quantité de crème ou de pommade stéroïde extrudée d'un tube, en ligne droite, du bout du doigt d'un adulte jusqu'à la première pliure du doigt (au-dessus de l'articulation interphalangienne distale). Cela représente une quantité suffisante de stéroïde topique pour couvrir la surface de deux mains d'adulte avec les doigts joints.
< b>Arrêt des corticostéroïdes topiques (CST) < /b>
14 15 16
TCS withdrawal is a potential complication of topical steroid treatment, particularly where there has been an inappropriate long-term use of moderate-to-potent steroid.
Les symptômes incluent :
Red skin.
Douleur brûlante ou piqûre.
Démangeaison.
Skin peeling and oozing.
Papules.
Pustules ou érosions.
Transpiration excessive.
Des symptômes graves et prolongés peuvent conduire à une dépression. Le pronostic est variable. Les symptômes peuvent être légers et de courte durée ou graves et durer des mois voire des années. Dans certains cas, les symptômes graves peuvent s'apaiser après plusieurs jours ou quelques mois, suivis d'une période prolongée de peau sèche et démangeaisons, mais avec une amélioration progressive.
Àinhibiteurs de la calcineurine topiques17
Trois produits sont disponibles dans cette catégorie : Elidel® (pimécrolimus) crème, Protopic® (tacrolimus) pommade à 0,03 %, et Protopic® (tacrolimus) pommade à 0,1 %.
Leur principal avantage est qu'ils sont des agents qui évitent l'utilisation de stéroïdes, et ne provoquent pas d'atrophie cutanée ni de glaucome (comme le peuvent les stéroïdes topiques à long terme). Cela les rend particulièrement utiles pour une utilisation répétée ou prolongée sur des zones à peau fine, particulièrement susceptibles aux stéroïdes topiques, comme les paupières, le visage et le cou.
Ils sont considérés comme des options de second ordre lorsque l'utilisation de corticostéroïdes topiques est insuffisante, principalement parce que les poussées d'eczéma réagissent plus lentement aux inhibiteurs de la calcineurine qu'aux corticostéroïdes topiques.
La BNF indique que les inhibiteurs de la calcineurine topiques sont réservés à une initiation par un spécialiste.'18 Many ICBs have similar policies. This is based on a theoretical safety concern (extrapolated from oral tacrolimus use) that topical calcineurin inhibitor use may increase the risk of developing cutaneous lymphoma.
Cependant, une surveillance post-commercialisation approfondie a été très rassurante et n'a pas montré de lien de causalité avec le développement du cancer de la peau.17
Les RCP d'Elidel® et de Protopic® ont été mises à jour en 2022 pour supprimer le cancer en tant qu'effet indésirable potentiel de l'utilisation.17
Plusieurs sociétés de dermatologie, dont la Société de dermatologie de soins primaires, estiment que les inhibiteurs de la calcineurine topiques peuvent être initiés en toute sécurité par tout professionnel de santé expérimenté dans le traitement de l'eczéma, y compris les médecins généralistes.17
La tacrolimus et la pimécrolimus peuvent être utilisées deux fois par jour pendant une courte période (généralement jusqu'à six semaines) pour traiter une poussée d'eczéma, avec ou sans corticostéroïdes topiques.
Le tacrolimus est également autorisé pour une utilisation deux fois par semaine en tant que traitement d'entretien afin de réduire le risque de poussées d'eczéma.
Infection bactérienne
Le rôle des antibiotiques dans l'eczéma est relativement limité. Chez les personnes qui ne sont pas gravement malades, l'utilisation d'antibiotiques en complément des corticostéroïdes topiques offre peu d'avantages par rapport à l'utilisation seule de corticostéroïdes topiques.19
NICE recommends that topical or oral antibiotics should pas routinely be used in flares of eczema if the patient is not systemically unwell.
Des antibiotiques oraux doivent être utilisés chez les personnes présentant un malaise général avec une infection bactérienne secondaire de l'eczéma.
Si une thérapie antibiotique est toujours jugée nécessaire chez une personne qui n'est pas gravement malade (par exemple, s'il existe une forte suspicion clinique d'une infection bactérienne importante), NICE recommande :19
Antibiotique topique de premier choix : acide fusidique topique à 2 %, appliqué trois fois par jour pendant 5 à 7 jours.
Antibiotique oral de premier choix : flucloxacilline.
Antibiotique oral alternatif en cas d'allergie à la pénicilline ou si la flucloxacilline n'est pas adaptée : clarithromycine.
Antibiotique oral alternatif en cas d'allergie à la pénicilline ou si la flucloxacilline est inappropriée, et si la personne est enceinte : érythromycine.
En cas de résistance à la méthicilline : consultez un microbiologiste.
La pénicilline doit être administrée si des streptocoques bêta-hémolytiques sont isolés.
Les combinaisons de stéroïdes et d'antibiotiques sont efficaces en pratique clinique, bien qu'il n'existe aucune preuve d'une efficacité supérieure.
Lichenification
Résultats du grattage répété.
Initialement traité avec un corticostéroïde puissant.
Des bandages contenant une pâte d'ichthammol (pour réduire la démangeaison) et d'autres substances telles que l'oxyde de zinc peuvent être appliqués par-dessus le corticostéroïde.
Le goudron de houille et l'ichthammol peuvent être utiles dans certains cas d'eczéma chronique.20
Eczéma exsudatif
Au départ, cela nécessite un corticostéroïde puissant.
Une infection peut également être présente et nécessite un traitement.
La solution de permanganate de potassium (1 pour 10 000) peut être utilisée dans l'eczéma exsudatif, pour ses effets antiseptiques et astringents.
Régime alimentaire5
Les formules hydrolysées ne doivent pas être proposées aux nourrissons en remplacement du lait maternel pour la prévention de l'eczéma atopique.
Ne pas utiliser de régimes à base de protéines non modifiées du lait d'autres espèces (par exemple, lait de chèvre ou de brebis) ou de préparations partiellement hydrolysées pour le traitement de la suspicion d'allergie au lait de vache. Les régimes contenant de la protéine de soja peuvent être proposés aux enfants de plus de 6 mois, avec un avis diététique spécialisé.
Référer les enfants suivant un régime sans lait de vache pendant plus de huit semaines pour des conseils diététiques spécialisés.
Il n'est pas connu si modifier le régime alimentaire d'une mère allaitante est efficace pour réduire la gravité de la condition. Un essai d'un régime d'exclusion spécifique à l'allergène sous supervision diététique peut être envisagé.
Les parents doivent être informés que, en cas d'antécédents familiaux d'atopie, l'allaitement exclusif pendant les trois premiers mois réduit le risque d'eczéma infantile.
Il existe peu de preuves soutenant l'utilisation de divers régimes d'exclusion chez les personnes non sélectionnées atteintes d'eczéma atopique. Cependant, si une allergie alimentaire est diagnostiquée à l'aide de procédures diagnostiques approfondies telles que les tests d'allergie alimentaire orale, l'exclusion de certains aliments déclencheurs peut faire une différence clinique significative. Toute manipulation alimentaire importante doit toujours être encadrée par un diététicien et/ou un spécialiste en allergie pédiatrique.21
Managing flare-ups
Réduisez l'inflammation avec des corticostéroïdes topiques.
Traitez l'infection bactérienne cliniquement apparente avec des antibiotiques oraux comme indiqué ci-dessus.
Référer ou admettre d'urgence une personne atteinte d'une maladie grave non réactive. Admettre toute personne suspectée d'une infection par le virus de l'herpès simplex (eczéma herpétique).
Gérer les poussées fréquentes
Changez l'émollient pour un avec une teneur en lipides plus élevée.
Conseillez à la personne d'appliquer l'émollient plus fréquemment.
Recommander d'appliquer plus d'émollient à chaque fois.
Passez en revue les facteurs qui pourraient provoquer des poussées ; évitez autant que possible les irritants environnementaux et le stress.
Envisagez un traitement d'entretien le week-end avec des corticostéroïdes topiques et/ou des inhibiteurs de la calcineurine topiques.
Tacrolimus et pimecrolimus pour l'eczéma atopique
NICE a recommandé que le pimecrolimus et le tacrolimus topiques soient des options pour l'eczéma atopique non contrôlé par un traitement corticostéroïde topique maximal ou en cas de risque d'effets secondaires importants des corticostéroïdes (notamment l'atrophie cutanée).22
La pimécrolimus topique est recommandée pour l'eczéma atopique modéré du visage et du cou chez les enfants de 2 à 16 ans.
Cependant, une revue Cochrane a conclu que le pimecrolimus topique est moins efficace que les corticostéroïdes modérés et puissants ainsi que le tacrolimus à 0,1 %, et que le rôle thérapeutique du pimecrolimus topique est incertain en raison de l'absence de comparaisons clés avec les corticostéroïdes légers.23
Le tacrolimus topique est recommandé pour l'eczéma atopique modéré à sévère chez l'adulte et chez les enfants de plus de 2 ans.
Critères de référence5
Retour au sommaireUne référence immédiate (le jour même) pour un avis dermatologique spécialisé doit être faite si une herpès eczema est suspectée.
Une référence urgente (sous deux semaines) pour un avis dermatologique spécialisé doit être faite pour les enfants atteints d'eczéma atopique si :
L'eczéma atopique est sévère et n'a pas répondu à un traitement topique optimal après une semaine.
Le traitement de l'eczéma atopique infecté par des bactéries a échoué.
Une référence à un dermatologue spécialisé est recommandée pour les enfants atteints d'eczéma atopique si :
Le diagnostic est, ou est devenu, incertain.
La prise en charge n'a pas permis de contrôler l'eczéma atopique de manière satisfaisante selon une évaluation subjective de l'enfant, du parent ou du soignant (par exemple, 1 à 2 semaines de poussées par mois ou une réaction défavorable à de nombreux émollients).
L'eczéma atopique du visage n'a pas répondu au traitement approprié.
L'enfant ou le parent/tuteur pourrait bénéficier de conseils spécialisés sur l'application du traitement (par exemple, les techniques de bandage).
Une dermatite allergique de contact est suspectée (par exemple, eczéma atopique persistant ou eczéma atopique du visage, des paupières ou des mains).
L'eczéma atopique cause des problèmes sociaux ou psychologiques importants pour l'enfant, le parent ou le tuteur (par exemple, troubles du sommeil, mauvaise assiduité scolaire).,
L'eczéma atopique est associé à des infections graves et récurrentes, notamment des abcès profonds ou une pneumonie.
Les enfants atteints d'eczéma atopique qui ont répondu à une prise en charge optimale mais pour lesquels l'impact de l'eczéma sur la qualité de vie et le bien-être psychosocial n'a pas diminué, doivent être orientés vers un soutien psychologique.
Les enfants atteints d'eczéma atopique modéré ou sévère et suspectés d'allergie alimentaire doivent être orientés vers un spécialiste pour une investigation et une prise en charge de l'eczéma atopique et de l'allergie.
Les enfants atteints d'eczéma atopique qui ne suivent pas la courbe de croissance prévue, telle qu'elle est indiquée par les courbes de croissance du Royaume-Uni, doivent être orientés vers un spécialiste pour des conseils concernant la croissance.
Traitements fournis en soins secondaires
Retour au sommaireSystemic drugs acting on the immune system (eg, ciclosporine, azathioprine, and mycophénolate mofétil), and phototherapy are available for the management of some cases of severe refractory eczema, used under specialist supervision.
Dupilumab est autorisé pour le traitement de l'eczéma atopique modéré à sévère chez les patients nécessitant une thérapie systémique.20
Le tralokinumab est recommandé par le NICE comme option de traitement chez l'adulte si au moins un immunosuppresseur systémique s'est avéré inefficace, ou si ceux-ci ne conviennent pas.24
L'acitrétine est recommandée comme option de traitement pour les adultes souffrant d'eczéma chronique sévère des mains qui n'a pas répondu aux corticostéroïdes topiques puissants, si la maladie est sévère et si le score de l'indice de qualité de vie dermatologique (DLQI) est de 15 ou plus.25
Inhibiteurs de JAK2624
Trois inhibiteurs de Janus kinase (JAK) sont approuvés par le NICE pour le traitement de la dermatite atopique modérée à sévère : baricitinib (chez l'adulte), abrocitinib et upadacitinib (ces deux derniers chez les plus de 12 ans).
Ils sont recommandés comme option si la dermatite atopique modérée à sévère n'a pas répondu à au moins un immunosuppresseur systémique, ou si ceux-ci ne conviennent pas.
Complications de la dermatite atopique
Retour au sommaireInfection
S. aureus infection may present with typical impétigo or as worsening of the eczema with increased redness, oozing and crusting.
Infection à herpes simplex, indiquée par des vésicules groupées et des érosions en coup de poing, peut également survenir. L'infection virale herpétique disséminée, l'eczéma herpétique, se manifeste par des lésions étendues qui peuvent fusionner en de grandes zones dénudées et saignantes pouvant s'étendre sur tout le corps.
Les infections fongiques superficielles sont également plus courantes chez les personnes atteintes d'eczéma atopique.
Impact psychosocial
Patterns de sommeil perturbés.
Estime de soi réduite en raison d'une maladie visible chronique.
Isolement des autres enfants - par exemple, lorsqu'ils ne peuvent pas participer à la natation.
Effets néfastes sur le comportement et le développement d'un enfant : mauvaise qualité du sommeil, estime de soi réduite et isolement social.
Pronostic3
Retour au sommaireGénéralement une évolution récurrente, avec une tendance à une amélioration progressive à l'âge adulte.
L'eczéma atopique devrait disparaître chez environ 65 % des enfants d'ici l'âge de 7 ans, et chez environ 74 % des enfants d'ici l'âge de 16 ans, bien que des rechutes puissent survenir.
Les facteurs prédictifs d'un pronostic plus défavorable incluent un début précoce de la maladie et chez les enfants atteints d'asthme associé.
Prévention de la dermatite atopique27
Retour au sommaireLes revues systématiques des stratégies de prévention (par exemple, promouvoir l'allaitement exclusif et prolongé, ou réduire les allergènes ingérés ou aéroportés pendant la grossesse et après la naissance) n'ont généralement pas montré de bénéfice convaincant.
Les suppléments maternels/infantiles tels que la vitamine D n'ont également montré aucun bénéfice, à l'exception possible des acides gras oméga-3.
Les revues systématiques suggèrent que les probiotiques pourraient réduire l'incidence de la dermatite atopique d'environ 20 %, bien que les études soient assez variables.
Amélioration de la barrière cutanée dès la naissance pour prévenir la dermatite atopique et les allergies alimentaires a récemment suscité de l'intérêt, et les résultats des essais nationaux sont attendus.
Il est possible que tenter d'influencer les changements immunologiques majeurs par le biais d'interventions destinées aux nourrissons soit trop tard, et que porter davantage d'attention aux stratégies avant la naissance soit plus efficace.
Lectures complémentaires et références
- Mesure de l'eczéma orientée vers le patient (POEM); Université de Nottingham
- Indice de Qualité de Vie de la Dermatite chez les Nourrissons (IDQON); Université de Cardiff
- Eczéma : Eczéma atopique; Société de Dermatologie en Soins Primaires (PCDS)
- Avena-Woods C; Aperçu de la dermatite atopique. Am J Manag Care. Juin 2017; 23(8 Suppl): S115-S123.
- Frainay C, Pitarch Y, Filippi S, et al; Dermatite atopique ou eczema ? Conséquences de l'ambiguïté dans le nom de la maladie pour l'extraction de la littérature biomédicale. Clin Exp Allergy. 2021 Sep;51(9):1185-1194. doi: 10.1111/cea.13981. Epub 2021 Jul 24.
- Eczéma - atopique; NICE CKS, juillet 2024 (accès réservé au Royaume-Uni)
- Thomsen SF; Dermatite atopique : histoire naturelle, diagnostic et traitement. ISRN Allergy. 2 avril 2014 ; 2014 : 354250. doi : 10.1155/2014/354250. Collection électronique 2014.
- Eczéma atopique chez l'enfant; Guide clinique NICE (décembre 2007, dernière mise à jour juin 2023)
- Fishbein AB, Silverberg JI, Wilson EJ, et al; Mise à jour sur la dermatite atopique : diagnostic, évaluation de la gravité et choix du traitement. J Allergy Clin Immunol Pract. 2020 Jan;8(1):91-101. doi: 10.1016/j.jaip.2019.06.044. Epub 2019 Aug 29.
- Strathie Page S, Weston S, Loh R; Dermatite atopique chez l'enfant. Aust Fam Physician. Mai 2016;45(5):293-6.
- Yang EJ, Sekhon S, Sanchez IM, et al; Derniers développements dans la dermatite atopique. Pédiatrie. Octobre 2018 ; 142(4). pii : peds.2018-1102. doi : 10.1542/peds.2018-1102.
- van Zuuren EJ, Fedorowicz Z, Christensen R, et al; Emollients et hydratants pour l'eczéma. Cochrane Database Syst Rev. 6 février 2017; 2:CD012119. doi: 10.1002/14651858.CD012119.pub2.
- Risque de brûlures graves et mortelles avec les émollients; Agence de réglementation des médicaments et des produits de santé
- Fréquence d'application des corticostéroïdes topiques pour l'eczéma atopique; Guide d'évaluation technologique NICE, août 2004
- Coondoo A, Phiske M, Verma S, et al; Effets secondaires des corticostéroïdes topiques : un retour attendu depuis longtemps. Indian Dermatol Online J. 2014 oct ; 5(4) : 416-25. doi : 10.4103/2229-5178.142483.
- Williams HC; Prévenir les poussées d'eczéma avec des corticostéroïdes topiques ou du tacrolimus : lequel est le meilleur ? Br J Dermatol. 2011 fév ;164(2) :231-3. doi : 10.1111/j.1365-2133.2011.10205.x.
- Hajar T, Leshem YA, Hanifin JM, et al; Une revue systématique du sevrage des corticostéroïdes topiques (« dépendance aux stéroïdes ») chez les patients atteints de dermatite atopique et d'autres dermatoses. J Am Acad Dermatol. 2015 Mar;72(3):541-549.e2. doi: 10.1016/j.jaad.2014.11.024. Epub 2015 Jan 13.
- Sheary B; Dépendance et sevrage aux corticostéroïdes topiques - Un aperçu pour les médecins généralistes. Aust Fam Physician. 2016 juin;45(6):386-8.
- Fukaya M, Sato K, Sato M, et al; Dépendance aux corticostéroïdes topiques dans la dermatite atopique. Drug Healthc Patient Saf. 14 oct. 2014;6:131-8. doi : 10.2147/dhps.s6920. Collection électronique 2014.
- Inhibiteurs de la calcineurine topiques. Société de dermatologie des soins primaires, 3 mars 2024.
- Médicaments Complets BNF 89e Édition; Association Médicale Britannique et Société Royale Pharmaceutique de Grande-Bretagne, Londres.
- Infection bactérienne secondaire de l'eczéma et d'autres affections cutanées courantes : prescription d'antimicrobiens; Ligne directrice NICE (mars 2021)
- Formulaire National Britannique (BNF); Services de Preuves NICE (accès réservé au Royaume-Uni)
- Leins L, Orchard D; Prise en charge de l'eczéma chez les enfants d'âge scolaire. Aust Fam Physician. Décembre 2017;46(12):896-899.
- Tacrolimus et pimecrolimus pour l'eczéma atopique; Guide d'évaluation technologique NICE, août 2004
- Ashcroft DM, Chen LC, Garside R, et al; Pimécrolimus topique pour l'eczéma. Cochrane Database Syst Rev. 2007 Oct 17;(4):CD005500.
- Abrocitinib, tralokinumab ou upadacitinib pour traiter la dermatite atopique modérée à sévère; Orientation sur l'évaluation technologique du NICE, août 2022
- Alitretinoïne pour le traitement de l'eczéma chronique sévère de la main; Orientation de l'évaluation technologique NICE, août 2009
- Baricitinib pour le traitement de la dermatite atopique modérée à sévère; Guide d'évaluation technologique NICE, mars 2021
- Williams HC, Chalmers J; Prévention de la dermatite atopique. Acta Derm Venereol. 2020 Jun 9;100(12):adv00166. doi: 10.2340/00015555-3516.
Continuez à lire ci-dessous
Historique de l'article
Les informations sur cette page sont rédigées et examinées par des cliniciens qualifiés.
Prochaine révision prévue : 24 février 2028
25 févr. 2025 | Dernière version

Demandez, partagez, connectez-vous.
Parcourez les discussions, posez des questions et partagez vos expériences sur des centaines de sujets de santé.

Vous ne vous sentez pas bien ?
Évaluez vos symptômes en ligne gratuitement