Hémorragie vitréenne
Revu par Dr Hayley Willacy, FRCGP Dernière mise à jour par Dr Colin Tidy, MRCGPLast updated 10 mai 2023
Respecte les directives éditoriales
- TéléchargerTélécharger
- Partager
- Language
- Discussion
- Version audio
Professionnels de la santé
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Hémorragie vitréenne article more useful, or one of our other articles de santé.
Dans cet article:
Continuez à lire ci-dessous
Qu'est-ce qu'une hémorragie vitréenne ?1 2
L'hémorragie vitréenne, ou saignement dans l'humeur vitrée, est l'une des causes les plus courantes de perte visuelle soudaine et indolore. Le degré de perte visuelle varie de la vision floue et des corps flottants à l'obscurcissement complet de la vision.
Le sang peut pénétrer dans le vitré par la rupture des vaisseaux rétiniens normaux, le saignement des vaisseaux rétiniens malades ou de nouveaux vaisseaux anormaux, et par extension à travers la rétine à partir d'autres sources.
L'hémorragie dans le vitré entraîne la formation de caillots. Une fois le saignement arrêté, il est suivi d'une élimination lente du sang (1 % par jour). La réponse inflammatoire au sang dans le vitré est relativement atténuée, ce qui aide à réduire le risque de perte permanente de clarté.
Bien que le diagnostic d'une hémorragie vitréenne soit relativement simple, déterminer la cause sous-jacente peut être plus difficile car la visualisation des structures postérieures de l'œil peut être obscurcie par le sang.
Anatomie du vitré
Retour au sommaireVue latérale de la structure de l'œil
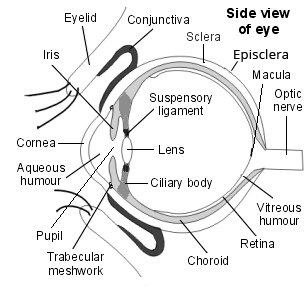
Le vitré est gélatineux et avasculaire. Un vitré sain est relativement inélastique et imperméable aux cellules et aux débris. Il aide à maintenir la transparence et la structure de l'œil. Le volume du corps vitré d'un adulte est d'environ 4 ml et il constitue 80 % du globe oculaire. 99 % de celui-ci est de l'eau et le 1 % restant est principalement du collagène et de l'acide hyaluronique.
Les limites extérieures du vitré sont formées par des condensations de fibrilles qui s'attachent à la périphérie de la rétine, au corps ciliaire postérieur et à la capsule postérieure du cristallin, ainsi qu'autour du nerf optique.
Continuez à lire ci-dessous
Quelle est la fréquence de l'hémorragie vitréenne ? (Épidémiologie)
Retour au sommaireL'hémorragie vitréenne est une cause relativement courante de perte visuelle. L'incidence par ethnie, sexe et âge correspond à l'incidence des causes sous-jacentes.
Physiopathologie1 3 4
Retour au sommaireLes affections vasculaires systémiques telles que le diabète, l'hypertension, les occlusions vasculaires, le décollement postérieur du vitré et les déchirures rétiniennes sont des causes courantes de VH chez les patients d'âge moyen et plus âgés.
La choriorétinopathie hémorragique exsudative peut entraîner une HV chez les patients de plus de 75 ans.
Les traumatismes oculaires, les affections inflammatoires/vascularites, ou les affections hématologiques telles que les hémoglobinopathies et la drépanocytose, sont des causes importantes de VH chez les jeunes.
VH dans l'enfance peut être observé chez les patients atteints de rétinopathie de la prématurité, de vitré primitif hyperplasique persistant, de la maladie de Coats et de la vitréorétinopathie exsudative familiale.
Dans l'ensemble, les causes sous-jacentes les plus courantes de l'hémorragie vitréenne sont :
Rétinopathie diabétique proliférante. Cela suit l'ischémie rétinienne via des facteurs tels que le facteur de croissance endothélial vasculaire (VEGF), le facteur de croissance des fibroblastes (FGF) et le facteur de croissance analogue à l'insuline 1 (IGF-1). Les nouveaux vaisseaux se développent dans le vitré, sont fragiles et saignent facilement. Plus de la moitié des cas sont liés à la rétinopathie diabétique.
Décollement postérieur du vitré (DPV). This is covered in detail in the separate Décollement Postérieur du Vitré (DPV) article. It is associated with a retinal tear or break in 70-95% of cases.
Traumatisme oculaire. La cause la plus courante chez les enfants et les jeunes adultes :
Une blessure ouverte du globe oculaire peut provoquer des saignements dans toutes les couches de l'œil, y compris une hémorragie vitréenne.
Traumatisme fermé du globe oculaire dû à un choc contondant. La compression antéro-postérieure aiguë du globe provoque une saillie de l'œil dans un plan coronal. Les patients plus jeunes ont un corps vitré plus formé qui est fortement adhérent à la rétine. La fixation la plus forte se situe près de l'équateur et exerce donc une forte traction sur la rétine. Cela peut entraîner des déchirures et une rupture des vaisseaux, ou une dialyse rétinienne (une séparation de la rétine périphérique de l'ora serrata ou juste en arrière de celle-ci, qui apparaît comme une rupture en forme de demi-cercle).
Les blessures par secousses (syndrome du bébé secoué) peuvent provoquer des hémorragies dans toutes les couches oculaires, y compris une hémorragie vitréenne.
Ensemble, ceux-ci représentent jusqu'à 90 % des cas. D'autres causes moins courantes incluent :
Retinal macroaneurysm rupture. Retinal macroaneurysms are usually associated with l'hypertension systémique et athérosclérose. Ils sont associés à une exsudation maculaire ou une hémorragie et sont les plus fréquents entre la sixième et la septième décennie.
Proliferative retinopathy after occlusion de la veine rétinienne.
Rétinopathie drépanocytaire proliférative (et autres hémoglobinopathies).
Hémorragie sous-arachnoïdienne (Terson's syndrome): vitreous haemorrhage is seen in 10-40% of patients with subarachnoid haemorrhage. It is not a direct extension of subarachnoid hemorrhage into the eye via the optic nerve sheath. Instead, increased intracranial pressure causes increased pressure in retinal venules, leading to rupture.
Dégénérescence maculaire liée à l'âge néovasculaire (DMLA): la néovascularisation choroïdienne due à la DMLA peut provoquer des saignements 'perforants' dans le vitré.
Tumeur oculaire: les tumeurs de la choroïde peuvent développer des vaisseaux sanguins anormaux et saigner.
Rétinopathie du prématuré promotes neovascularisation.
Facteurs de risque
Facteurs de risque pour la néovascularisation (par exemple, le diabète).
Traumatisme.
Les anticoagulants et les agents antiplaquettaires ne causent pas d'hémorragie vitréenne, mais ils peuvent accentuer le saignement dû à une pathologie.5
On pourrait s'attendre à ce que les patients atteints de troubles de la coagulation aient un risque accru d'hémorragie vitréenne spontanée, mais les cas sont rares.
Les individus atteints de forte myopie ont un risque accru de déchirures rétiniennes, de décollement de la rétine et d'hémorragie vitréenne associée.
Continuez à lire ci-dessous
Symptômes d'hémorragie vitréenne (présentation)1
Retour au sommaireLa présentation se fait généralement par une perte visuelle soudaine et indolore ou un brouillard. Les patients peuvent également décrire :
Une teinte rouge.
Apparition récente de corps flottants et de 'toiles d'araignée'.
Les symptômes peuvent être plus prononcés le matin si du sang se dépose sur la macula pendant le sommeil.
Antécédents de diabète, d'hypertension, de drépanocytose, de chirurgie oculaire ou de traumatisme.
Acuité visuelle variable, selon la taille de l'hémorragie. Elle peut être considérablement réduite.
Brume qui peut apparaître verdâtre suite à la dégradation de l'hémoglobine dans une hémorragie vitréenne chronique.
Investigation1
Retour au sommaireLe sang dans le vitré est facilement détecté. Une vue à travers la rétine peut être, bien que pas toujours, possible car une hémorragie vitréenne dispersée peut totalement obscurcir le fond de l'œil. L'examen d'une hémorragie vitréenne suspectée doit toujours inclure :
Pressions intraoculaires.
Meilleure acuité visuelle corrigée.
La fondoscopie dilatée peut révéler une hémorragie s'étendant à travers le vitré, ou le saignement peut épouser la forme des structures sous-jacentes.
L'examen à la lampe à fente révèle des globules rouges dans le vitré antérieur.
Gonioscopie pour rechercher de nouveaux vaisseaux dans l'angle de drainage.
En cas de DPV aiguë, il faut exclure une déchirure ou un décollement de la rétine en utilisant la dépression sclérale.
L'autre œil doit également être examiné.
L'échographie peut être utilisée pour détecter le sang, la DVP, les déchirures rétiniennes, le décollement de la rétine, les membranes de traction, les tumeurs intraoculaires et les corps étrangers. Cela est particulièrement utile si la vue de la rétine est obscurcie.
L'angiographie à la fluorescéine peut aider à la néovascularisation.
La tomodensitométrie orbitale est indiquée en cas de blessure ouverte du globe oculaire, pour permettre l'évaluation de l'intégrité des autres structures de l'orbite et pour exclure la présence d'un corps étranger intraoculaire.
La pression artérielle doit également être vérifiée.
Diagnostic différentiel
Retour au sommaireLe diagnostic différentiel comprend toutes les causes de saignement dans le vitré. Cela inclut :
Causes de la néovascularisation
Diabète.
Rétinopathie hypertensive.
Rétinopathie drépanocytaire.
Rétinopathie par radiation.
Vitréorétinopathie exsudative familiale.
Retinal vasculitis (eg, sarcïdose).
DMLA.
Autres causes de saignement rétinien
Macro-anévrisme.
Tortuosité artériolaire rétinienne familiale.
Myopie pathologique.
Chorioretinopathie infectieuse - par exemple, histoplasmose.
Tumeurs choroïdiennes, mélanome, rétinoblastome.
Traumatisme.
Lésion du globe oculaire ouverte ou fermée.
Troubles sanguins - par exemple, leucémie, thrombocytopénie.
Syndrome de Terson.
Conditions inflammatoires oculaires - par exemple, la panuvéite.
Lymphome primitif du SNC.
Maladie d'Eales (une vasculopathie idiopathique qui affecte généralement les jeunes adultes).
La syphilis peut imiter presque n'importe quelle condition inflammatoire intraoculaire.
Traitement et gestion de l'hémorragie vitréenne1 3 6
Retour au sommaireLa perte soudaine de la vision nécessite une consultation d'urgence chez un ophtalmologiste. La prise en charge varie en fonction de la cause sous-jacente, qui doit être traitée dès que possible.
Les options de traitement incluent l'observation, la photocoagulation au laser, la cryothérapie, les injections intravitréennes d'anti-facteur de croissance endothélial vasculaire, et la chirurgie. La vitrectomie par voie pars plana reste la pierre angulaire de la gestion.
Observation
Une hémorragie vitréenne fraîche se résorbe souvent en quelques jours à quelques semaines, permettant ainsi l'évaluation de la rétine. Cependant, un décollement de la rétine doit être exclu de toute urgence.
En cas d'hémorragie vitréenne d'étiologie inconnue et sans décollement de la rétine (à l'échographie), le patient doit se reposer avec la tête surélevée. Réévaluer après 3 à 7 jours pour déterminer la source possible de l'hémorragie.
Aucun médicament topique ou systémique n'est nécessaire dans cette situation car aucun n'a prouvé son efficacité. L'acide ascorbique oral (vitamine C) est parfois administré pour accélérer l'élimination (bien que cela ne soit pas cliniquement prouvé), car il y a plus de liquéfaction et de perte de structure gélifiée dans les yeux avec de l'acide ascorbique exogène.
Chez les patients avec une étiologie connue et une rétine attachée, une réévaluation est effectuée après 3-4 semaines. Cela inclut les hémorragies vitréennes récurrentes post-laser ou post-vitrectomie, l'hémorragie vitréenne dans le syndrome de Terson ou après un DPV aigu et l'hémorragie associée à une diathèse hémorragique.
Dans les yeux avec macula attachée, attendre 2-3 semaines pour que le DVP se produise augmente la facilité technique et les résultats de la chirurgie. Cela inclut les yeux avec un traumatisme pénétrant sans corps étranger intraoculaire retenu (et sans infection), un décollement de rétine frais avec hémorragie vitréenne et sans DVP, la maladie d'Eales sans DVP et une hémorragie vitréenne dans une blessure à globe fermé sans décollement de rétine.
Cependant, une chirurgie précoce est généralement recommandée en cas d'hémorragie vitréenne associée à un décollement de la rétine.
Photocoagulation au laser
La photocoagulation au laser dans les vasculopathies prolifératives doit commencer dès qu'une partie de la rétine est visible.
Dans certains cas, cela peut commencer par l'utilisation d'un système de livraison avec un ophtalmoscope indirect, complété ensuite par une livraison avec lampe à fente.
Rarement, le laser transconjonctival peut également être utilisé pour la photocoagulation panrétinienne ou le traitement des déchirures rétiniennes si la turbidité des milieux due à une hémorragie vitréenne, une cataracte, un œdème cornéen ou une mauvaise dilatation de la pupille empêche une mise au point adéquate du faisceau laser transpupillaire.
La photocoagulation panrétinienne provoquera la régression de la néovascularisation et aidera à réduire le risque d'hémorragie supplémentaire.
Les déchirures rétiniennes sont traitées par cryothérapie ou photocoagulation au laser.
Cryothérapie rétinienne antérieure (CRA)
L'ARC a été utilisé dans les yeux avec une hémorragie vitréenne fraîche. Il semble que l'ARC provoque la rupture de la barrière hémato-rétinienne, ce qui conduit à l'élimination du sang liquéfié.
La cryothérapie est plus inflammatoire que la photocoagulation au laser ; elle peut favoriser la formation de fibrine pré-rétinienne et entraîner un décollement rétinien tractionnel. Elle ne doit pas être utilisée dans les yeux qui n'ont pas subi de laser préalable, dans les yeux avec des membranes tractionnelles et dans les yeux avec une hémorragie vitréenne d'étiologie inconnue. Une échographie minutieuse est obligatoire avant l'ARC.
Vitrectomie
La vitrectomie précoce est indiquée lorsque la pathologie sous-jacente est susceptible de progresser rapidement si elle n'est pas traitée.
Yeux avec rétine attachée, bon PVD et hémorragie vitréenne non résolutive sur 2-3 mois.
Yeux atteints de rétinopathie proliférative avancée où l'hémorragie vitréenne ne se résorbe pas en 6-8 semaines après une thérapie laser adéquate.
Hémorragie vitréenne dans le décollement de la rétine, surtout lorsqu'elle est associée à de grandes déchirures rétiniennes ou à une blessure du globe oculaire ouvert, et hémorragie vitréenne due à la DMLA et à la vasculopathie choroïdienne polypoïdale idiopathique (VPCI).
La vitrectomie peut être retardée dans les yeux avec une rétinopathie proliférative bien traitée au laser et une rétine attachée où l'hémorragie récurrente n'est pas secondaire à une prolifération active
La vitrectomie peut être différée jusqu'à ce qu'un bon décollement postérieur du vitré se produise dans les yeux atteints du syndrome de Terson, de blessures fermées du globe oculaire, d'hémorragie vitréenne après une chirurgie de la cataracte et d'hémorragie vitréenne en cas de diathèse hémorragique.
Si la rétine peut être visualisée de manière adéquate mais qu'un traitement sûr n'est pas possible.
Si la rétine ne peut pas être visualisée de manière adéquate et que l'étiologie est incertaine.7
La néovascularisation de l'iris ou de l'angle dans le contexte d'une nouvelle hémorragie vitréenne dense inciterait également à une intervention chirurgicale plus précoce.
Après un traumatisme contondant, lorsqu'il n'y a pas d'amélioration en 2-3 semaines, une chirurgie vitréenne peut être utile.8
Agents anti-VEGF intravitréens9
Ces agents (par exemple, le bevacizumab) sont utilisés pour provoquer la régression de la néovascularisation dans les rétinopathies prolifératives, en particulier s'il n'y a pas de vue permettant la photocoagulation. Cependant, il existe des preuves anecdotiques que l'injection d'anti-VEGF peut aggraver le décollement rétinien tractionnel.
De nombreux chirurgiens utilisent des agents anti-VEGF préopératoires avant la vitrectomie par voie pars plana pour l'hémorragie vitréenne chez les personnes atteintes de diabète, car la régression des membranes néovasculaires réduit les saignements peropératoires et postopératoires.
L'injection intravitréenne d'un agent anti-VEGF est généralement indiquée lorsque la cause de l'hémorragie vitréenne est la DMLA néovasculaire.
Certaines études suggèrent que les agents anti-VEGF intravitréens produisent une résolution partielle ou complète des hémorragies récentes chez les patients atteints de rétinopathie diabétique proliférante, mais les preuves sont non concluantes. La vitrectomie reste le traitement de choix lorsque le saignement a plus de trois mois.
Une revue Cochrane en 2015 a suggéré que l'anti-VEGF réduit l'incidence des hémorragies de la cavité vitréenne postopératoires précoces après une vitrectomie pour rétinopathie diabétique proliférante.10
De nouvelles stratégies pour le traitement de l'hémorragie vitréenne, telles que la liquéfaction vitréenne pharmacologique, pourraient être importantes à l'avenir.
Conseils pour les patients
Évitez les activités intenses, car une augmentation de la pression artérielle peut perturber un caillot et provoquer de nouveaux saignements actifs.
Élevez la tête du lit pour permettre au sang de se stabiliser, améliorant ainsi leur vision et facilitant l'examen fundoscopique.
Le bandage bilatéral et le repos au lit peuvent faciliter la stabilisation du sang. Cependant, les pansements doivent être retirés immédiatement avant l'examen ou le traitement, car les mouvements oculaires normaux dispersent rapidement à nouveau l'hémorragie, ce qui est difficile pour les patients, avec souvent un gain minimal.
L'aspirine et d'autres formes d'anticoagulation n'aggravent pas la condition et peuvent être poursuivies après une hémorragie vitréenne.
Complications1 3
Retour au sommaireLes éléments suivants peuvent être observés si le sang reste dans le vitré pendant de longues périodes - un an ou plus :
L'hémosidérose bulbi est une complication grave mais rare, que l'on pense être causée par la toxicité du fer lorsque l'hémoglobine se décompose.
Vitréorétinopathie proliférative. Après une hémorragie vitréenne, la prolifération fibrovasculaire peut entraîner des cicatrices et un décollement rétinien subséquent.
Glaucome à cellules fantômes. Les cellules fantômes sont des globules rouges sphériques, rigides, de couleur kaki, remplis d'hémoglobine dénaturée. Elles ne sont observées que dans les hémorragies vitréennes de longue durée. Leur forme et leur rigidité peuvent obstruer le trabéculum, entraînant un glaucome à cellules fantômes.
Glaucome hémolytique : l'hémoglobine libre, les macrophages chargés d'hémoglobine et les débris de globules rouges peuvent obstruer le trabéculum.
Pronostic1 4 6
Retour au sommaireCela dépend de la cause sous-jacente. C'est généralement mieux pour les yeux sans maladie sous-jacente.
Le sang se dissipe du vitré à environ 1% par jour. Le sang à l'extérieur du vitré formé se dissipe plus rapidement.
Le sang se résorbe également plus rapidement si le patient est plus jeune, et après une vitrectomie.
Le pronostic est pire pour les patients atteints de diabète ou de DMLA.
Lorsque l'hémorragie vitréenne due à une hémorragie vitréenne diabétique entraîne une vision de 5/200 ou moins, la plupart des patients ne s'améliorent pas spontanément même après un an.
Le pronostic chez les enfants dépend de l'étiologie : une proportion substantielle présente une perte visuelle significative. Parmi les cas bilatéraux, plus de la moitié sont liés au syndrome du bébé secoué. Les résultats visuels étaient les plus mauvais avec un traumatisme pénétrant et les meilleurs avec une rétinopathie de la prématurité régressée.
Dr Mary Lowth est l'auteur ou l'auteur original de ce dépliant.
Lectures complémentaires et références
- Shaikh N, Srishti R, Khanum A, et al; Hémorragie vitréenne - Causes, diagnostic et prise en charge. Indian J Ophthalmol. 2023 Jan;71(1):28-38. doi: 10.4103/ijo.IJO_928_22.
- Naik AU, Rishi E, Rishi P; Hémorragie vitréenne pédiatrique : Une revue narrative. Indian J Ophthalmol. 2019 Juin;67(6):732-739. doi: 10.4103/ijo.IJO_688_18.
- Goff MJ, McDonald HR, Johnson RN, et al; Causes et traitement de l'hémorragie vitréenne. Compr Ophthalmol Update. 2006 Mai-Juin;7(3):97-111.
- Spirn MJ, Lynn MJ, Hubbard GB 3rd; Hémorragie vitréenne chez les enfants. Ophtalmologie. 2006 Mai;113(5):848-52.
- Kiernan DF, Hariprasad SM, Rusu IM, et al; Épidémiologie de l'association entre les anticoagulants et l'hémorragie intraoculaire chez les patients atteints de dégénérescence maculaire néovasculaire liée à l'âge. Retina. 2010 Nov-Déc;30(10):1573-8. doi: 10.1097/IAE.0b013e3181e2266d.
- El Annan J, Carvounis PE; Gestion actuelle de l'hémorragie vitréenne due à la rétinopathie diabétique proliférante. Int Ophthalmol Clin. Printemps 2014;54(2):141-53. doi: 10.1097/IIO.0000000000000027.
- Dhingra N, Pearce I, Wong D; Vitrectomie précoce pour hémorragie vitréenne dense obscurcissant le fond d'œil due à des déchirures rétiniennes présumées. Graefes Arch Clin Exp Ophthalmol. 2007 Fév;245(2):301-4.
- Guo XR, Guo HY, Li YS, et al; Le moment chirurgical et les effets de l'hémorragie vitréenne causée par un traumatisme contondant oculaire. Zhonghua Yan Ke Za Zhi. Juil 2003;39(7):419-21.
- Bhavsar AR et al; Essai clinique randomisé évaluant le ranibizumab intravitréen ou le sérum physiologique pour l'hémorragie vitréenne due à la rétinopathie diabétique proliférante. JAMA Ophthalmol. 2013 Mar;131(3):283-93. doi: 10.1001/jamaophthalmol.2013.2015.
- Smith JM, Steel DH; Facteur anti-croissance endothéliale vasculaire pour la prévention de l'hémorragie de la cavité vitréenne postopératoire après vitrectomie pour rétinopathie diabétique proliférante. Cochrane Database Syst Rev. 2015 Aug 7;8:CD008214. doi: 10.1002/14651858.CD008214.pub3.
Continuez à lire ci-dessous
Historique de l'article
Les informations sur cette page sont rédigées et examinées par des cliniciens qualifiés.
Prochaine révision prévue : 8 mai 2028
10 mai 2023 | Dernière version

Demandez, partagez, connectez-vous.
Parcourez les discussions, posez des questions et partagez vos expériences sur des centaines de sujets de santé.

Vous ne vous sentez pas bien ?
Évaluez vos symptômes en ligne gratuitement