Épanchement pleural
Revu par Dr Doug McKechnie, MRCGPDernière mise à jour par Dr Hayley Willacy, FRCGP Last updated 21 déc. 2023
Respecte les directives éditoriales
- TéléchargerTélécharger
- Partager
- Language
- Discussion
- Version audio
Un épanchement pleural est une accumulation de liquide à côté du poumon. Il existe diverses causes. L'épanchement peut vous rendre essoufflé. Le liquide peut être drainé si nécessaire. Le traitement vise principalement la cause sous-jacente.
Dans cet article:
Video picks for Problèmes de poitrine et de poumons
Continuez à lire ci-dessous
What is a pleural effusion?
Poumons et voies respiratoires avec plèvre
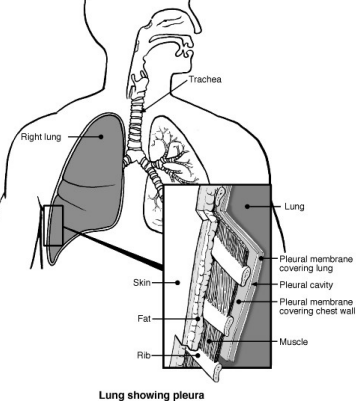
Un épanchement pleural signifie qu'il y a une accumulation de liquide dans l'espace entre un poumon et la paroi thoracique.
La plèvre est une fine membrane qui tapisse l'intérieur de la paroi thoracique et recouvre les poumons. Il y a normalement une petite quantité de liquide entre les deux couches de la plèvre. Cela agit comme une huile lubrifiante entre les poumons et la paroi thoracique lorsqu'ils se déplacent pendant que vous respirez.
Un épanchement pleural se développe lorsque ce liquide s'accumule et sépare le poumon de la paroi thoracique.
Types d'épanchements pleuraux
Retour au sommaireLes épanchements pleuraux sont classés en transsudats ou exsudats selon la quantité de protéines qu'ils contiennent.
Les transsudats ont un faible niveau de protéines de <25g/L. Le liquide s'accumule en raison d'une perturbation de l'équilibre des pressions des fluides.
Les exsudats ont un taux de protéines élevé de >35g/L. Le liquide s'accumule en raison d'une augmentation de la perméabilité des plus petits vaisseaux sanguins.
Épanchements pleuraux transsudatifs
These are most often caused by conditions such as heart failure and liver failure. Less common causes are le syndrome néphrotique, hypothyroïdie and as a consequence of peritoneal dialysis.
Épanchements pleuraux exsudatifs
The most common causes of these are infections, such as pneumonie ou la tuberculose, or cancer. Less common causes include autoimmune conditions such as polyarthrite rhumatoïde, after a crise cardiaque et pancréatite.
Continuez à lire ci-dessous
Causes d'un épanchement pleural
Retour au sommaireUn épanchement pleural est une complication de diverses affections. Voici quelques-unes des causes les plus courantes d'un épanchement pleural (mais il existe aussi d'autres causes plus rares) :
Lung infection (pneumonia), la tuberculose, et les cancers peuvent provoquer une inflammation du poumon et de la plèvre. Cela peut entraîner une accumulation de liquide dans un épanchement pleural.
Some arthritic conditions may cause inflammation of the pleura in addition to joint inflammation. For example, pleural effusion is an uncommon complication of polyarthrite rhumatoïde et lupus érythémateux systémique (LES).
Insuffisance cardiaque causes 'back pressure' in the veins (blood vessels) that take blood back to the heart. Some fluid may seep out of the blood vessels. Swelling of the legs with fluid is typical with heart failure, but a pleural effusion may also develop.
A low level of protein in the blood also tends to allow fluid to seep out of the blood vessels. For example, cirrhose du foie and some kidney diseases may cause a low level of blood protein which allows a pleural effusion to develop.
Symptômes d'un épanchement pleural
Retour au sommaireVous pouvez ressentir une douleur thoracique, mais un épanchement pleural est souvent indolore. La quantité de liquide varie. À mesure que l'épanchement augmente, il appuie sur le poumon, qui ne peut pas se dilater complètement lorsque vous respirez. Vous pouvez alors devenir essoufflé.
Vous pouvez également présenter des symptômes de l'affection qui cause l'épanchement. Comme une large gamme de conditions peut provoquer un épanchement pleural, il existe une grande variété d'autres symptômes qui peuvent survenir, selon la cause sous-jacente. Par exemple, vous pouvez avoir une toux et une température élevée (fièvre) si la cause est une infection pulmonaire (pneumonie).
Continuez à lire ci-dessous
Comment diagnostique-t-on un épanchement pleural ?
Retour au sommaireDes radiographie thoracique usually confirms a build-up of fluid between a lung and the chest wall (pleural effusion). If the cause of the effusion is known then no further tests may be needed. However, sometimes a pleural effusion is the first sign of an underlying condition.
Further tests may then be advised to find the cause of the effusion. These may include lung tests, analyses de sang and taking a sample of the fluid and pleura to examine in the laboratory.
Traitement de l'épanchement pleural
Retour au sommaireTraiter la cause sous-jacente
A major part of treatment is usually directed to the underlying cause of the build-up of fluid between the lung and the chest wall (pleural effusion). For example, medicines called antibiotiques for lung infection (pneumonia), la chimiothérapie ou la radiothérapie for cancers, etc.
Par conséquent, le traitement peut varier considérablement, en fonction de la cause de l'épanchement. Si la cause sous-jacente peut être traitée avec succès, il y a de bonnes chances que l'épanchement pleural disparaisse définitivement. Si la cause sous-jacente ne peut pas être traitée, ou ne peut être que partiellement traitée, l'épanchement peut revenir s'il est éliminé (drainé).
Traiter l'épanchement lui-même
Les petites épanchements qui ne causent pas de symptômes, ou seulement des symptômes légers, peuvent simplement être laissés et 'observés'. Un traitement n'est généralement nécessaire que si l'épanchement provoque des symptômes tels que l'essoufflement.
A large pleural effusion that makes you breathless can be drained. This is called a pleural fluid aspiration or pleural tap. It is usually done by inserting a needle or tube through the chest wall. A local anaesthetic is injected into the skin and chest wall first to make the procedure painless. This may be a 'one-off' procedure to relieve symptoms.
Poumons et voies respiratoires - épanchement pleural
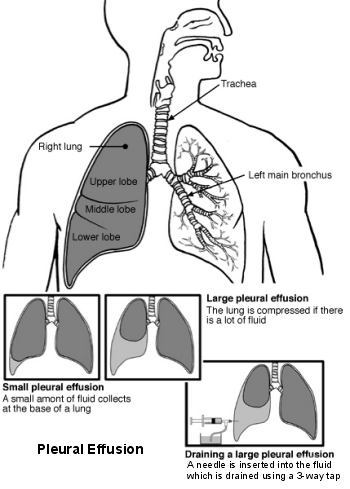
Cependant, dans de nombreux cas, à moins que la cause sous-jacente puisse être traitée, un épanchement est susceptible de revenir dans quelques semaines. Le drainage répété du liquide, lorsque les symptômes deviennent gênants, est une option.
Depending on the underlying cause, other treatment options that are sometimes considered include:
Pleurodesis.
Dans cette procédure, un produit chimique spécial (un sclérosant) est injecté dans l'espace pleural. Cela provoque une inflammation des membranes pleurales et les aide à se 'coller' ensemble. Cela aide à prévenir l'accumulation de liquide à nouveau dans un épanchement. La pleurodèse est le plus souvent utilisée dans le traitement des épanchements répétés (récurrents) causés par le cancer.
Talc pleurodesis is often used. If the lung re-inflates after the fluid has been drained, sterile talcum powder (talc) can be used to help stick the pleura together. The doctor puts the talc through the tube attached to the drain and then leaves the drain clamped for about an hour. This allows time for the 2 linings of the lung to stick together. The doctor may attach the drain to a suction machine to apply a small amount of pressure. This can help the pleura to seal together. After a pleurodesis, you will usually have the drain in place for another 24 hours.
Permanent drains
If the effusion is recurrent (perhaps because the underlying cause is not treatable), it is possible to have repeated chest drains put in. This may be uncomfortable and mean spending a lot of time going in and out of the hospital. In this situation, a special catheter appelé cathéter pleural tunnelisé à demeure (TIPC), peut être put in. This allows the pleural effusion to be drained easily while you are at home. When you feel you have a build-up of fluid on the lung, the catheter allows the fluid to be drained off into a bottle. This can be done by you, a family member or a nurse. The catheter is inserted in hospital on a day ward. As long as there are no complications, you can usually go home on the same day.
Shunt insertion
Une opération pour insérer un shunt (comme un drain interne) afin de permettre au liquide de s'écouler de la poitrine vers la cavité abdominale. Cela s'appelle un 'shunt pleuro-péritonéal'. Il est utilisé seulement occasionnellement.
Chirurgie thoracoscopique assistée par vidéo
It may be possible to drain a pleural effusion and do a pleurodesis using a procedure called a thoracoscopy. This is a type of keyhole surgery where the doctor puts a small flexible tube (a thorascope) into the chest. The tube has a light and camera at the end, so the doctors can see into your chest. This is why it is called 'video assisted'. It can be used for taking a biopsy, for draining an effusion or pleurodesis. For this procedure, you lie on your side and are given an injection of a sedative to make you feel drowsy. Local anaesthetic is used to numb the area and the doctor makes a small cut to put the thorascope in. The procedure takes about 40 to 60 minutes and afterwards a chest drain will be left to drain any remaining fluid from the chest cavity.
Surgery also includes an operation to remove the pleura called a pleurectomy. It is sometimes used in people with effusions due to cancer when other treatment options have failed.
Patient picks for Problèmes de poitrine et de poumons

Poitrine et poumons
Fibrose pulmonaire
Pulmonary fibrosis is a serious lung disease where the tiny air sacs of the lungs (the alveoli) and the lung tissue next to the alveoli become damaged and scarred, resulting in lung fibrosis. The main symptom is shortness of breath that gradually gets worse. The cause is often not known but pulmonary fibrosis can be caused by a variety of underlying conditions. Treatments include treating any underlying cause in addition to steroids and other medicines. Increasingly lung transplantation may be considered.
par Dr Toni Hazell, MRCGP

Poitrine et poumons
Intoxication au monoxyde de carbone
Le monoxyde de carbone est un gaz toxique inodore. Même de petites quantités peuvent priver le corps d'oxygène et, dans les cas graves, entraîner des lésions cérébrales. Ce dépliant décrit les symptômes du monoxyde de carbone et conseille sur la façon de vous protéger contre l'intoxication au monoxyde de carbone.
par Dr Philippa Vincent, MRCGP
Lectures complémentaires et références
- Recommandations de la British Thoracic Society pour les maladies pleurales; British Thoracic Society - BMJ (2023).
- Krishna R, Rudrappa M; Épanchement pleural. StatPearls 2020.
- Skok K, Hladnik G, Grm A, et al; Épanchement pleural malin et sa gestion actuelle : Une revue. Medicina (Kaunas). 15 août 2019;55(8). pii: medicina55080490. doi: 10.3390/medicina55080490.
- Bibby AC, Dorn P, Psallidas I, et al; Déclaration ERS/EACTS sur la gestion des épanchements pleuraux malins. Eur Respir J. 2018 27 juil;52(1). pii: 13993003.00349-2018. doi: 10.1183/13993003.00349-2018. Imprimé en juillet 2018.
- Kulandaisamy PC, Kulandaisamy S, Kramer D, et al; Épanchements pleuraux malins - Une revue des directives et pratiques actuelles. J Clin Med. 2021 Nov 26;10(23). pii: jcm10235535. doi: 10.3390/jcm10235535.
Continuez à lire ci-dessous
Historique de l'article
Les informations sur cette page sont rédigées et examinées par des cliniciens qualifiés.
Prochaine révision prévue : 19 déc. 2028
21 déc. 2023 | Dernière version

Demandez, partagez, connectez-vous.
Parcourez les discussions, posez des questions et partagez vos expériences sur des centaines de sujets de santé.

Vous ne vous sentez pas bien ?
Évaluez vos symptômes en ligne gratuitement
Inscrivez-vous à la newsletter Patient
Votre dose hebdomadaire de conseils de santé clairs et fiables - rédigés pour vous aider à vous sentir informé, confiant et maître de la situation.
By subscribing you accept our Politique de confidentialité. Vous pouvez vous désabonner à tout moment. Nous ne vendons jamais vos données.