Thrombose veineuse profonde
Revu par Dr Colin Tidy, MRCGPDernière mise à jour par Dr Toni Hazell, MRCGPLast updated 15 sept. 2023
Respecte les directives éditoriales
- TéléchargerTélécharger
- Partager
- Language
- Discussion
- Version audio
Dans cette série :Comment prévenir la TVP lors des voyages
Une thrombose veineuse profonde (TVP) est un caillot de sang dans une veine. Les caillots sanguins dans les veines se produisent le plus souvent dans les jambes, mais peuvent également se produire ailleurs dans le corps, y compris les bras. Ce dépliant concerne les caillots sanguins dans les veines des jambes.
La cause la plus courante de la formation d'un caillot sanguin dans une veine est l'immobilité. Une complication peut survenir dans certains cas où une partie du caillot sanguin se détache et se déplace vers le poumon (embolie pulmonaire). Cela est généralement évité si vous recevez un traitement anticoagulant.
Dans cet article:
Video picks for Veines
Continuez à lire ci-dessous
Qu'est-ce qu'une thrombose veineuse profonde ?
Qu'est-ce que la thrombose veineuse profonde ?
A deep vein thrombosis (DVT) is a blood clot that develops in one of your deep veins. It usually occurs in your leg and makes that leg become very painful and swollen. The clot may travel up to your lungs to cause a embolie pulmonaire.
Diagramme de la jambe montrant les veines et une thrombose veineuse profonde
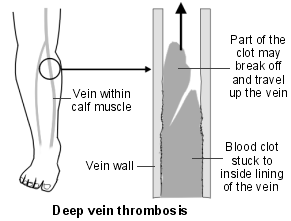
Deep leg veins are the larger veins that go through the muscles of the calf and thighs. They are not the veins that you can see just below the skin; neither are they the same as varices. Lorsque vous avez une TVP, le flux sanguin dans la veine est partiellement ou complètement bloqué par le caillot de sang.
Une veine du mollet est le site commun pour une TVP. Une veine de la cuisse est moins fréquemment affectée. Rarement, d'autres veines profondes dans le corps peuvent être obstruées par des caillots sanguins.
Une TVP fait partie d'un groupe de problèmes connus sous le nom de thromboembolie veineuse.
Causes d'une thrombose veineuse profonde
Retour au sommaireLe sang circule normalement rapidement à travers les veines et ne devient généralement pas solide (caillot). Le flux sanguin dans les veines des jambes est facilité par les mouvements des jambes, car l'action musculaire comprime les veines. Parfois, une TVP survient sans raison apparente. Cependant, les éléments suivants augmentent votre risque de développer une TVP :
Immobilité which causes blood flow in the veins to be slow. Slow-flowing blood is more likely to clot than normal-flowing blood and those who are admitted to hospital should be assessed for their DVT risk soon after admission, and preventative measures put in place if needed.
Une opération chirurgicale où vous êtes endormi (sous anesthésie générale) is the most common cause of a DVT. Your legs are still when you are under anaesthetic, because the muscles in your body are temporarily paralysed. Blood flow in the leg veins can become very slow, making a clot more likely to occur. Certain types of surgery (particularly operations on the pelvis or legs) increase the risk of DVT even more.
Toute maladie ou blessure qui cause l'immobilité increases the risk of DVT. This includes having a leg in a hard plaster cast after a fracture. People who are admitted to intensive care units are at an increased risk of DVT. This is due to a number of reasons but partly because they are very ill and also because they are immobile (they may even be kept asleep by anaesthetic medications). Those being discharged from hospital with a problem that affects movement of the legs should also have a risk assessment and treatment if appropriate.
Longs trajets en avion, train ou autocar/voiture may cause a slightly increased risk. This is because you are mostly sitting for long periods of time and not moving around very much.
Dommages à la paroi interne de la veine increases the risk of a blood clot forming. For example, a DVT may damage the lining of the vein. So, if you have a DVT then you have an increased risk of having another one in the future. Some conditions, such as inflammation of the vein wall (vasculitis) and some medicines (for example, some chemotherapy medicines), can damage the vein and increase the risk of having a DVT. Damage to the vein can also happen with injury to the vein caused by a needle. This might occur after treatment with a drip in hospital (where a tube is inserted into a vein to get fluids into you). Drug users who inject drugs, such as heroin, can also damage their veins, making DVTs more common. This is especially the case if they inject illegal drugs into their leg or groin.
Conditions qui provoquent une coagulation du sang plus facilement que la normale (thrombophilia) can increase the risk. Some conditions can cause the blood to clot more easily than usual. Examples include nephrotic syndrome and antiphospholipid syndrome. See the separate leaflets called Syndrome Néphrotique, Syndrome des Antiphospholipides et Thrombophilie for more details. Some rare inherited conditions can also cause the blood to clot more easily than normal. An example of an inherited blood disorder which can cause DVTs is factor V Leiden mutation. You are more at risk of a DVT if you have a family history of DVTs - that is, a close relative who has had one.
Pilules contraceptives, patchs et anneaux et thérapie de remplacement hormonal (TRH) which contain oestrogen can cause the blood to clot slightly more easily. Women taking the combined oral contraceptive (COC) pill or tablet HRT have a small increased risk of DVT. HRT which is transdermal (given through the skin as a patch, gel or spray) does not carry an increased risk of DVT, and nor does vaginal oestrogen given as part of HRT.
Personnes atteintes de cancer ou d'insuffisance cardiaque have an increased risk. Sometimes a DVT happens in a person who has not yet been diagnosed with cancer. Investigations looking for the cause of a DVT may show cancer to be the underlying cause.
Personnes âgées (plus de 60 ans) are more likely to have a DVT, particularly if they have poor mobility or have a serious illness such as cancer.
Grossesse increases the risk. About 1 in 1,000 pregnant women have a DVT while they are pregnant, or within about six months after they give birth.
Obésité and being overweight also increases the risk. If your indice de masse corporelle (IMC) is more than 25 kg/m2, vous êtes plus à risque de TVP.
Manque de liquide dans le corps (déshydratation) can make a DVT more likely to happen. Effectively, the blood becomes stickier and more liable to clot.
Continuez à lire ci-dessous
Quelle est la fréquence d'une thrombose veineuse profonde ?
Retour au sommaireOn estime qu'environ 1 personne sur 1 000 souffre d'une TVP chaque année au Royaume-Uni.
Symptômes de la thrombose veineuse profonde
Retour au sommaireUne TVP se développe le plus souvent dans une veine profonde sous le genou dans le mollet. Les symptômes typiques de la TVP incluent :
Douleur et sensibilité du mollet.
Gonflement du mollet.
Changements de couleur et de température du mollet. Le sang qui passerait normalement par la veine bloquée est détourné vers les veines extérieures. Le mollet peut alors devenir chaud et rouge.
Parfois, il n'y a pas de symptômes et une TVP n'est diagnostiquée que si une complication survient, comme une embolie pulmonaire (EP) - voir ci-dessous.
Continuez à lire ci-dessous
Diagnostiquer une thrombose veineuse profonde
Retour au sommaireSometimes it is difficult for a doctor to be sure of the diagnosis from just your symptoms, as there are other causes of a painful and swollen calf. Examples of conditions that can cause symptômes similaires symptoms are entorses musculaires ou infections cutanées (cellulite).
Votre médecin pourrait calculer quelque chose appelé score de Wells pour déterminer la probabilité que vous ayez une TVP. Cela implique d'examiner vos symptômes et facteurs de risque pour une TVP. Le médecin prendra également en compte s'il existe des symptômes ou des signes suggérant que le caillot s'est déplacé vers vos poumons et a causé une EP.
Si vous avez une suspicion de TVP, il vous sera normalement conseillé de passer des tests de toute urgence pour confirmer ou exclure le diagnostic. Deux tests couramment utilisés sont :
Test sanguin de D-dimères
Cela détecte des fragments de produits de dégradation d'un caillot sanguin. Plus le niveau est élevé, plus vous êtes susceptible d'avoir un caillot sanguin dans une veine. Malheureusement, le test peut être positif dans un certain nombre d'autres situations, comme si vous avez subi une chirurgie récente ou si vous êtes enceinte.
Un test positif ne diagnostique donc pas une TVP. Cependant, le test peut indiquer la probabilité que vous ayez un caillot sanguin (le caillot peut être soit une TVP, soit une EP) et peut aider à décider si d'autres tests sont nécessaires.
Duplex Doppler
Ce type spécial d'échographie est utilisé pour montrer le flux sanguin dans les veines des jambes et toute obstruction au flux sanguin. L'échographie est utile car c'est un test facile et non invasif. Idéalement, ce test devrait être effectué dans les quatre heures - cela n'est souvent pas pratiquement possible, auquel cas une injection de médicament anticoagulant peut être administrée pendant que vous attendez le scan.
Autres tests
Parfois, ces tests ne sont pas concluants et des tests plus détaillés sont nécessaires. La phlébographie de contraste est un autre test qui peut être effectué. Dans ce test, un colorant est injecté dans les veines des jambes.
X-ray tests can then detect the dye which is shown not to be flowing if a vein is blocked by a clot. Scans de tomodensitométrie (CT) et scans d'imagerie par résonance magnétique (IRM) are also very occasionally needed.
Complications d'une thrombose veineuse profonde
Retour au sommaireLorsqu'un caillot de sang se forme dans une veine de la jambe, il reste généralement collé à la paroi de la veine. Les symptômes ont tendance à s'atténuer progressivement. Cependant, il existe deux principales complications possibles de la TVP :
Un caillot de sang qui se détache et voyage jusqu'au poumon (embolie pulmonaire).
Symptômes persistants du mollet (syndrome post-thrombotique).
Embolie pulmonaire (EP)
In a small number of people who have a DVT, a part of the blood clot breaks off. This travels in the bloodstream and is called an embolus. An embolus will travel in the bloodstream until it becomes stuck. An embolus that comes from a clot in a leg vein will be carried up the larger leg and body veins to the heart, through the large heart chambers, but will get stuck in a blood vessel going to a lung. This is called a embolie pulmonaire.
Les TVP et EP sont collectivement connues sous le nom de thromboembolie veineuse
Une petite EP peut ne pas causer de symptômes. Une EP de taille moyenne peut causer des problèmes respiratoires et des douleurs thoraciques. Une grande EP peut entraîner un effondrement et une mort subite. On estime que si les personnes atteintes de TVP ne sont pas traitées, environ la moitié d'entre elles développeraient une EP suffisamment grande pour causer des symptômes ou la mort.
Syndrome post-thrombotique
Without treatment, up to 5 in 10 people who have a DVT develop long-term symptoms in the calf. This is called syndrome post-thrombotique. Les symptômes surviennent parce que l'augmentation du flux et de la pression du sang détourné vers d'autres veines peut affecter les tissus du mollet.
Les symptômes peuvent varier de légers à sévères et inclure des douleurs au mollet, de l'inconfort, un gonflement et des éruptions cutanées. Un ulcère sur la peau du mollet peut se développer dans les cas graves.
Le syndrome post-thrombotique est plus susceptible de se produire si la TVP survient dans une veine de la cuisse ou s'étend dans une veine de la cuisse à partir d'une veine du mollet. Il est également plus fréquent chez les personnes en surpoids ou obèses, chez celles qui sont plus âgées, et chez celles qui ont eu plus d'une TVP dans la même jambe.
Objectifs du traitement d'une thrombose veineuse profonde
Retour au sommaireLes objectifs du traitement sont :
Pour empêcher le caillot de se propager dans la veine et de grossir. Cela peut empêcher un gros embole de se détacher et de voyager vers les poumons (une EP).
Pour réduire le risque de développement du syndrome post-thrombotique.
To reduce the risk of ulcères veineux in the leg in future. This can happen to people who have developed post-thrombotic syndrome.
Pour réduire le risque d'une autre TVP à l'avenir.
Traitement de la thrombose veineuse profonde
Retour au sommaireAnticoagulation - prévenir l'agrandissement du caillot
L'anticoagulation est souvent appelée fluidification du sang. Les médicaments qui agissent de cette manière sont appelés anticoagulants. Cependant, ils ne fluidifient pas réellement le sang. Ils modifient certains produits chimiques dans le sang pour empêcher la formation de caillots aussi facilement. Les anticoagulants ne dissolvent pas le caillot.
L'anticoagulation empêche une TVP de s'agrandir et prévient la formation de nouveaux caillots. Les mécanismes de guérison du corps peuvent alors se mettre au travail pour dissoudre le caillot.
Si vous avez une TVP, vous aurez généralement besoin d'un médicament anticoagulant pendant au moins trois mois, puis vous devrez consulter un spécialiste. Il existe plusieurs options :
Warfarine has been the usual anticoagulant for many years. The aim is to get the dose of warfarin just right so the blood will not clot easily, but not too much, which may cause bleeding problems. You will need regular blood tests (called INRs) whilst you take warfarin. The INR (which stands for International Normalised Ratio) is a blood test that measures your blood clotting ability. You need the tests quite often at first but then less frequently once the correct dose is found. An INR of 2.5 is the aim if you have warfarin for a DVT, although anywhere in the range 2-3 is OK. If you have had recurrent DVTs, or have had a PE whilst on warfarin, you might need a higher INR (even 'thinner' blood). Recently, some alternatives to warfarin have become available, which do not need regular blood tests.
Rivaroxaban, apixaban, edoxabanet dabigatran are newer anticoagulant medicines. You do not have to have regular blood tests to monitor your blood clotting. This is an advantage over warfarin. However, there is no antidote (as there is with warfarin) to stop you bleeding too easily. These newer tablets are not suitable for everybody.
Le NICE recommande :
Apixaban ou rivaroxaban pour TVP ou EP confirmée.
Si ni l'apixaban ni le rivaroxaban ne conviennent, alors soit :
Injections d'héparine de bas poids moléculaire (HBPM) pendant au moins 5 jours suivies de dabigatran ou d'edoxaban, ou
Injections de HBPM avec Warfarine pendant au moins 5 jours, suivies de Warfarine seule.
Un embolus grave est rare si vous commencez un traitement anticoagulant tôt après une TVP.
Si vous êtes enceinte, des injections régulières d'héparine plutôt que des comprimés anticoagulants peuvent être utilisées. Cela est dû au fait que les médicaments anticoagulants peuvent potentiellement causer des dommages (malformations congénitales) à l'enfant à naître.
La durée pendant laquelle on vous conseillera de prendre un anticoagulant dépend de divers facteurs. Si vous avez une TVP pendant la grossesse ou après une opération, alors après l'accouchement, ou lorsque vous êtes à nouveau en forme, le risque accru est considérablement réduit. Ainsi, l'anticoagulation peut ne durer que quelques mois. D'autre part, certaines personnes continuent d'avoir un risque accru de développer une TVP. Dans ce cas, l'anticoagulation peut être à long terme.
À titre indicatif, pour une TVP qui se produit sous le genou, vous aurez besoin d'au moins six semaines de traitement anticoagulant. Vous aurez besoin d'au moins trois mois de traitement si la TVP est au-dessus du genou. Certaines personnes présentant un risque plus élevé d'une autre TVP peuvent avoir besoin d'un traitement plus long. La durée de l'anticoagulation varie d'une personne à l'autre. Votre médecin ou votre clinique d'anticoagulation vous conseillera sur la durée de votre traitement.
Bas de compression
Certaines personnes qui développent une TVP sont conseillées de porter des bas de compression. Les bas de compression sont également connus sous le nom de bas de contention ou de bas anti-thrombotiques ('TEDs'). Ceux-ci sont utilisés uniquement pour traiter les symptômes persistants - ils étaient auparavant recommandés pour réduire le risque de développer une autre TVP, ou pour réduire le risque de syndrome post-thrombotique, mais cela n'est plus recommandé.
Les bas fonctionnent en appliquant une pression de l'extérieur des veines. Cela aide à pousser le sang dans les veines vers le haut des jambes. Cela réduit ensuite la pression à l'intérieur des veines. Cela empêche ainsi la fuite de sang dans les tissus environnants.
Avant de recommander des bas de compression, il peut être nécessaire de passer un test pour vérifier que la circulation dans les artères de vos jambes est normale. Cela est généralement effectué par une infirmière, avec un appareil portatif appelé Doppler. Cet appareil mesure la pression dans vos artères.
Les bas de compression sont disponibles en matériau léger, moyen ou fort (classe 1, 2 ou 3) et se portent sous le genou. La plupart des gens peuvent tolérer la classe 2. Si la classe 2 est trop inconfortable ou difficile, la classe 1 est prescrite. Si les bas de classe 2 ne fonctionnent pas, il peut être nécessaire d'essayer la classe 3, bien que beaucoup de gens trouvent ces derniers difficiles à porter pendant une longue période.
Ceux-ci peuvent être prescrits par votre médecin et obtenus chez le pharmacien.
Conseils supplémentaires sur les bas de contention
Ils sont disponibles en différentes couleurs, alors demandez celle qui vous convient le mieux. De cette façon, vous êtes plus susceptible de les utiliser.
Ils doivent être retirés au coucher et mis dès le matin. Il est important de les mettre avant que vos jambes ne commencent à gonfler le matin.
Il existe des options à bout ouvert ou fermé. Les bas à bout ouvert peuvent être utiles si :
Vous avez des orteils douloureux en raison de l'arthrite ou d'une infection.
Vous avez de grands pieds.
Vous souhaitez porter des chaussettes par-dessus vos bas de contention.
Vous les préférez.
Les bas doivent être remplacés tous les 3 à 6 mois. À chaque fois, vous devriez être mesuré à nouveau, au cas où la taille devrait être modifiée.
Vous devriez toujours avoir au moins deux paires prescrites afin qu'une paire puisse être lavée et séchée pendant que l'autre est portée.
Ne pas sécher les bas de contention au sèche-linge, car cela pourrait endommager l'élastique.
Ils peuvent être faits sur mesure si aucune des tailles standard ne vous convient. Cela peut toujours être fait avec une ordonnance.
Des aides pour enfiler les bas de contention sont disponibles si vous ne parvenez pas à les mettre. Vous pouvez en discuter avec votre pharmacien ou votre infirmière.
Marcher régulièrement mais élever votre jambe pendant le repos
À moins que votre médecin ne vous le déconseille, vous devriez marcher régulièrement après votre sortie de l'hôpital. On pense que la marche améliore la circulation dans la jambe affectée et peut aider à réduire votre risque de développer une autre TVP.
Lorsque vous vous reposez, autant que possible - élevez votre jambe. Cela réduit la pression dans les veines du mollet et aide à prévenir l'accumulation de sang et de liquide dans les mollets. Élevé signifie que votre pied est plus haut que votre hanche, de sorte que la gravité aide le flux sanguin à revenir du mollet. La façon la plus simple d'élever votre jambe est de vous allonger sur un canapé avec votre jambe sur un coussin. S'asseoir sur le canapé ou sur une chaise, avec vos pieds sur un repose-pieds ou un pouf, ne signifie pas garder vos pieds en l'air - les pieds sont bien en dessous de vos hanches dans cette position.
Relevez le pied du lit de quelques centimètres si cela est confortable pour dormir ainsi. Cela permet à votre pied et votre mollet d'être légèrement plus hauts que votre hanche lorsque vous dormez.
Autres traitements
Parfois, d'autres traitements peuvent être envisagés - par exemple :
Thérapie thrombolytique avec des médicaments tels que la streptokinase ou l'urokinase. Ceux-ci peuvent aider à dissoudre un caillot sanguin. Le médicament est administré directement dans la veine et parfois directement au caillot par un tube (cathéter). Des études rapportent que ce traitement entraîne moins de personnes développant un syndrome post-thrombotique. On ne sait pas encore s'il réduit la probabilité d'avoir une EP ou une autre TVP.
Parfois, une opération (appelée embolectomie) est effectuée pour retirer un caillot sanguin de la veine de la jambe ou de l'artère pulmonaire. Ces opérations ne sont pas courantes et il n'est pas clair si elles constituent un traitement efficace dans la plupart des cas.
Parfois, une opération est effectuée pour placer un filtre dans la grande veine au-dessus de la veine de la jambe obstruée. Le but est d'empêcher les caillots sanguins de remonter jusqu'aux poumons. Cela peut être envisagé si l'anticoagulation ne peut pas être administrée (pour diverses raisons), ou si l'anticoagulation échoue à empêcher les caillots de se détacher et de remonter dans les veines plus grandes et jusqu'aux poumons.
Prévenir une première occurrence ou une récidive de thrombose veineuse profonde
Retour au sommaireUne TVP est souvent un événement unique après une opération majeure.
Cependant, certaines personnes qui développent une TVP courent un risque continu de développer une autre TVP - par exemple, si vous avez un problème de coagulation sanguine ou une immobilité prolongée. Comme mentionné ci-dessus, il peut vous être conseillé de prendre un traitement anticoagulant à long terme. Votre médecin vous conseillera à ce sujet.
D'autres mesures qui peuvent aider à prévenir une première ou une récidive de TVP incluent les suivantes :
Si possible, évitez les longues périodes d'immobilité, comme rester assis sur une chaise pendant de nombreuses heures. Si vous le pouvez, levez-vous et marchez de temps en temps. Une marche rapide quotidienne de 30 à 60 minutes est encore mieux si vous pouvez le faire. L'objectif est d'éviter la stagnation du sang et de favoriser la circulation dans les jambes. L'exercice régulier des muscles du mollet aide également. Vous pouvez faire quelques exercices pour les mollets même lorsque vous êtes assis.
Les opérations majeures présentent un risque de TVP - en particulier les opérations de la hanche, du bas-ventre (abdomen) et de la jambe. Il existe plusieurs méthodes pour aider à réduire ce risque :
Pour aider à prévenir une TVP, il se peut qu'on vous administre un anticoagulant tel qu'une injection d'héparine juste avant une opération. Cela s'appelle la prophylaxie. L'énoxaparine et la daltéparine sont les types d'héparine les plus couramment utilisés pour la prophylaxie contre les caillots sanguins. Le nouveau médicament, le fondaparinux sodique, peut également être administré par injection dans certaines circonstances pour prévenir la TVP chez les patients chirurgicaux ou les patients médicaux immobiles à l'hôpital.
Les nouveaux médicaments anticoagulants mentionnés ci-dessus peuvent être utilisés pour prévenir la TVP ou l'EP après une chirurgie de remplacement de la hanche ou du genou. Le rivaroxaban, l'apixaban et le dabigatran sont utilisés dans ces situations et peuvent être administrés par voie orale sous forme de comprimé, plutôt que par injection.
Une manchette gonflable reliée à une pompe pour comprimer les jambes pendant une longue opération peut également être utilisée.
Il se peut également qu'on vous donne des bas de compression à porter pendant votre séjour à l'hôpital.
Il est désormais courant de vous faire lever et marcher dès que possible après une opération.
When you travel on long plane, train, car or coach journeys, you should have little walks up and down the aisle every now and then. Try to exercise your calf muscles whilst sitting in your seat. (You can do this by circling your ankles, getting into a 'tiptoe' position and lifting your toes off the floor whilst keeping your heels on the ground.) You should aim to stay well-hydrated and avoid alcohol and sleeping medications. Voir le dépliant séparé intitulé Prévenir la TVP lors de vos voyages pour plus de détails. Si vous avez déjà eu une TVP, vous devriez consulter un médecin d'une clinique de voyage privée, ou votre consultant hospitalier si vous êtes toujours sous leurs soins, pour obtenir des conseils avant de partir en voyage long ou de prendre l'avion. Il est peu probable que votre médecin généraliste soit formé ou assuré pour vous donner ce conseil.
Les personnes en surpoids ou obèses ont un risque accru de TVP. Par conséquent, pour réduire votre risque, vous devriez essayer de perdre du poids.
Réduire le risque de développer une TVP à l'hôpital
Il y a eu une prise de conscience accrue des patients à l'hôpital étant à risque de TVP. Cela a conduit à des recommandations de l'Institut National pour la Santé et l'Excellence des Soins (NICE) sur la réduction du risque de développer une TVP à l'hôpital - voir Lectures Complémentaires ci-dessous. Le but de la directive est de protéger les personnes à l'hôpital contre les caillots sanguins en s'assurant que :
Chacun voit son risque de caillots sanguins évalué lors de son admission à l'hôpital (y compris dans les unités de santé mentale), quel que soit le type de traitement qu'il reçoit.
Le contrôle du risque de chaque personne est utilisé pour décider si elle a besoin d'un traitement pour prévenir les caillots - par exemple, des médicaments anticoagulants, des bas de compression ou des pompes pour les pieds.
Si les gens ont besoin de médicaments anticoagulants pour prévenir les caillots, leur risque de saignement est d'abord évalué.
Le personnel explique combien il est important pour les gens de suivre leurs traitements après avoir quitté l'hôpital, car un caillot sanguin peut se développer des semaines plus tard.
En résumé
Retour au sommaireLa principale cause de la TVP est l'immobilité - surtout pendant ou après une intervention chirurgicale.
Si vous subissez une chirurgie majeure, on vous administrera généralement des médicaments sous forme d'injections et/ou de comprimés pour prévenir la formation de caillots sanguins. Cela s'appelle la thromboprophylaxie.
La complication la plus grave de la TVP est une EP, où une partie du caillot sanguin se détache et se déplace vers le poumon. Les EP peuvent entraîner la mort.
Des symptômes persistants au mollet peuvent survenir après une TVP.
Avec le traitement, le risque des deux complications mentionnées ci-dessus est considérablement réduit.
Le traitement comprend des médicaments anticoagulants, des bas de compression, l'élévation des jambes en position assise et le maintien d'une activité physique.
La prévention est importante si vous avez un risque accru de TVP - par exemple, lors de longues opérations ou lorsque vous voyagez sur de longs trajets.
Patient picks for Veines

Santé cardiaque et vaisseaux sanguins
Ulcères veineux de la jambe
Les ulcères veineux de la jambe sont fréquents chez les personnes âgées. La partie la plus importante du traitement est que les bandages de compression soient appliqués correctement par une infirmière. Restez aussi actif que possible, mais surélevez votre jambe lorsque vous vous reposez. D'autres traitements peuvent être conseillés dans certains cas, tels qu'une greffe de peau ou une chirurgie veineuse. Après la guérison d'un ulcère, vous devriez porter un bas de contention chaque jour, ce qui aide à prévenir sa réapparition.
by Dr Hayley Willacy, FRCGP
Santé cardiaque et vaisseaux sanguins
Varices
Les études suggèrent que les varices surviennent chez 10 à 20 hommes sur 100 et 25 à 33 femmes sur 100. La plupart des personnes ayant des varices n'ont pas de maladie sous-jacente. Elles surviennent souvent sans raison apparente, bien qu'elles soient associées à des facteurs liés au mode de vie dans certains cas. Les varices ne causent pas de symptômes ou de complications dans la plupart des cas, bien que certaines personnes les trouvent inesthétiques. Si un traitement est conseillé, ou souhaité pour des raisons esthétiques, une procédure pour les sceller est utilisée. Plusieurs procédures sont disponibles : la chaleur, les lasers ou des produits chimiques injectés dans les veines. Ces méthodes ont largement remplacé les méthodes chirurgicales à l'ancienne telles que l'extraction des veines.
par Dr Colin Tidy, MRCGP
Lectures complémentaires et références
- Thromboembolie veineuse chez les plus de 16 ans : réduire le risque de thrombose veineuse profonde ou d'embolie pulmonaire acquise à l'hôpital; Ligne directrice NICE (mars 2018 - mise à jour août 2019)
- Maladies thromboemboliques veineuses : diagnostic, gestion et tests de thrombophilie; Recommandations NICE (mars 2020 - dernière mise à jour août 2023)
- Thromboembolie veineuse chez les adultes; Norme de qualité NICE, août 2021
- Bas de compression; NICE CKS, mai 2022 (accès réservé au Royaume-Uni)
- Thrombose veineuse profonde; NICE CKS, juin 2023 (accès réservé au Royaume-Uni)
- Broderick C, Watson L, Armon MP; Stratégies thrombolytiques versus anticoagulation standard pour la thrombose veineuse profonde aiguë du membre inférieur. Cochrane Database Syst Rev. 2021 Jan 19;1(1):CD002783. doi: 10.1002/14651858.CD002783.pub5.
Continuez à lire ci-dessous
Historique de l'article
Les informations sur cette page sont rédigées et examinées par des cliniciens qualifiés.
Prochaine révision prévue : 13 sept. 2028
15 sept. 2023 | Dernière version

Demandez, partagez, connectez-vous.
Parcourez les discussions, posez des questions et partagez vos expériences sur des centaines de sujets de santé.

Vous ne vous sentez pas bien ?
Évaluez vos symptômes en ligne gratuitement
Inscrivez-vous à la newsletter Patient
Votre dose hebdomadaire de conseils de santé clairs et fiables - rédigés pour vous aider à vous sentir informé, confiant et maître de la situation.
By subscribing you accept our Politique de confidentialité. Vous pouvez vous désabonner à tout moment. Nous ne vendons jamais vos données.