Défauts du champ visuel
Revu par Dr Hayley Willacy, FRCGP Dernière mise à jour par Dr Colin Tidy, MRCGPLast updated 23 déc. 2024
Respecte les directives éditoriales
- TéléchargerTélécharger
- Partager
- Language
- Discussion
- Version audio
Professionnels de la santé
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find the Problèmes visuels article more useful, or one of our other articles de santé.
Dans cet article:
Continuez à lire ci-dessous
Qu'est-ce qu'un défaut du champ visuel ?
Le champ visuel est la partie de l'environnement du sujet qui peut être vue à tout moment. L'étendue normale du champ de vision est de 50° vers le haut, 60° vers le nez, 70° vers le bas et 90° vers la tempe. Un défaut du champ visuel est une perte d'une partie du champ de vision habituel, il n'inclut donc pas une déficience visuelle sévère d'un œil ou des deux. La lésion peut se situer n'importe où le long de la voie optique; de la rétine au cortex occipital.
Causes des défauts du champ visuel (étiologie)1
Retour au sommaireIl existe de nombreuses causes de perte du champ visuel. Certaines des plus courantes sont incluses ici.
La perte du champ central résulte de la dégénérescence de la fovéa et se produit avec :
Dégénérescence maculaire liée à l'âge.
Neuropathie optique.
Atrophie optique de Leber.
Trou maculaire.
Dystrophies des cônes.2
Occlusion de l'artère rétinienne.
Un certain nombre de maladies rares comme la maladie de Best, la maladie de Stargardt et l'achromatopsie.
La perte du champ périphérique se produit avec :
Glaucome (glaucome à angle fermé et glaucome à angle ouvert).
Décollement de la rétine.
Rétinite pigmentaire.
Choriorétinite.
Occlusion de l'artère rétinienne de branche.
Continuez à lire ci-dessous
Histoire
Retour au sommaireLes éléments suivants doivent être établis :
Le début a-t-il été soudain, rapide ou lent ?
Où se trouve la perte de champ ? Il est souvent utile de dire au patient : "Si ce que vous voyez est comme un écran de télévision, alors où se trouve la partie qui manque ?"
Est-ce que cela affecte un œil ou les deux ? Si le patient pense que cela n'affecte qu'un œil, il vaut la peine de lui demander de fermer ou de couvrir l'œil affecté et de vérifier à nouveau s'il y a une perte visuelle. Si elle est beaucoup plus marquée dans un œil que dans l'autre, la perte dans l'œil moins affecté peut être négligée.
À quoi ressemble le défaut visuel pour le patient ? Cela peut, par exemple, être une tache noire, un flou ou l'image peut sembler normale. Si la lésion est corticale ou si l'apparition a été insidieuse, le patient peut ne pas remarquer de défaut.
Recherche de preuves de perte du champ visuel 'asymptomatique'
Le patient a-t-il tendance à heurter des personnes ou des objets ?
Le patient a-t-il été impliqué dans des accidents de la route ? Les patients qui conduisent sans être conscients d'une perte de champ visuel significative peuvent ne pas réussir à juger le stationnement, à négocier les obstacles ou à remarquer d'autres véhicules aux intersections. Il peut y avoir un déni ou un manque de conscience malgré de nombreux accidents de ce type.
Y a-t-il des symptômes neurologiques ou ophtalmiques associés ?
Examen
Retour au sommaireL'acuité visuelle teste la plus grande capacité de résolution de l'œil, tandis que le test du champ visuel mesure la sensibilité périphérique.
Rappelez-vous que l'image sur la rétine est à l'envers et inversée. Ainsi, une lésion dans la partie supérieure droite de la rétine ou dans le chemin au-delà entraînera un défaut dans la partie inférieure gauche du champ visuel. L'évaluation des défauts du champ visuel peut se faire par :
Tests de dépistage (facilement réalisés en cabinet) qui incluent le test du champ visuel par confrontation et l'utilisation d'une grille d'Amsler.
Mesures quantitatives utilisant la périmétrie manuelle ou automatisée (un équipement spécialisé est nécessaire).
Les types de perte du champ visuel incluent :
Centrale ou périphérique
La perte peut être centrale/fovéale (par exemple, un problème de disque optique ou de nerf) ou périphérique (le long des voies visuelles depuis le chiasma optique vers l'arrière).
Scotome
Ceci est un défaut entouré par un champ visuel normal. Il peut commencer par une augmentation progressive de la tache aveugle et peut passer inaperçu par le patient jusqu'à devenir assez grand.
Scotome relatif - an area where objects of low luminance cannot be seen but larger or brighter ones can.
Scotome absolu - nothing can be seen at all within that area.
Hémianopsie
C'est un défaut visuel binoculaire dans l'hémichamp de chaque œil.
Hémianopsie bitemporale - the two halves lost are on the outside of each eye's peripheral vision, effectively creating a central visual tunnel.
Hémianopsie homonyme - the two halves lost are on the corresponding area of the visual field in both eyes, ie either the left or the right half of the visual field.
Hémianopsie altitudinale - the dividing line between loss and sight is horizontal, with visual loss either above or below the line.
Quadranopsie - this is an incomplete hemianopia referring to a quarter of the schematic 'pie' of visual field loss.
Défaut sectoriel - this is another term for incomplete hemianopia.3
Test de champ visuel par confrontation
Ceci est une méthode qualitative simple (mais approximative) pour évaluer la perte du champ visuel. C'est un bon point de départ et cela peut être facilement réalisé en consultation. Traditionnellement, une épingle avec une extrémité colorée a été utilisée pour définir le champ visuel. Une tête rouge ou blanche est utilisée et peut être déplacée à travers le champ visuel pour déterminer où elle disparaît et ainsi définir un scotome.
Asseyez-vous à environ 1 mètre du patient, face à lui. Assurez-vous qu'il a l'acuité nécessaire pour voir la cible visée. Retirez les lunettes du patient si elles sont portées, car les montures gênent.
Regardez le nez du patient et demandez-lui de regarder le vôtre.
Testez chaque œil séparément ; couvrez l'autre œil. Vous pouvez demander au patient de couvrir ou de fermer un œil et vous fermez l'œil opposé.
Assurez-vous que la cible est équidistante entre vous et le patient.
En commençant par le quadrant supérieur externe, déplacez l'objet cible (par exemple, les doigts ou une épingle à chapeau) depuis le côté et demandez au patient de vous dire quand il voit l'objet pour la première fois et, à mesure que vous vous déplacez vers le centre, s'il disparaît.
Répétez le processus dans chaque quadrant et pour chaque œil séparément.
Si vous détectez un défaut, réexaminez cette zone et définissez-la plus précisément.
Évaluez le point aveugle (si vous ne pouvez pas le trouver, il n'est probablement pas agrandi).
Répétez pour l'autre œil.
Ensuite, évaluez systématiquement :
Fonction des pupilles et du nerf optique (acuité visuelle, défaut pupillaire afférent relatif, altération des couleurs et sensibilité à la luminosité).
Fond d'œil.
Examen neurologique (si un problème systémique est suspecté).
Difficultés
Le plus courant est que l'œil du patient (ou le vôtre) s'éloigne du nez. Vous devrez peut-être leur rappeler tout au long du test de continuer à fixer votre nez.
Cette technique compare le champ visuel du patient avec le vôtre, elle suppose donc des champs visuels normaux pour l'examinateur.
Les champs visuels chez les nourrissons peuvent être évalués grossièrement en utilisant leurs réflexes de fixation involontaires. D'abord, l'attention de l'enfant est maintenue dans un regard frontal ; puis, pendant que l'enfant regarde le visage de l'examinateur, celui-ci amène silencieusement un jouet intéressant depuis la périphérie. Cela est difficile à réaliser correctement et les yeux ne peuvent pas être testés individuellement.
Test de la grille d'Amsler
This assesses the central 10° of the visual field. It detects central and paracentral scotomas. Consultez l'article séparé sur l'examen de l'œil pour des détails sur la réalisation de ce test facile.
Autres examens dans un cabinet de médecin généraliste
Visual field defects may stem from neurological or ophthalmic problems. Depending on what the history and findings so far suggest, a full examen neurologique or further tests on the eye may be warranted. L'article sur l'examen de l'œil offre plus de détails.
Mesures quantitatives
Il existe un certain nombre de techniques utilisées en pratique spécialisée. Elles se répartissent en deux catégories : la périmétrie statique ou cinétique.
Périmétrie statique
C'est l'évaluation la plus couramment utilisée. Un signal lumineux 'on/off' est présenté dans tout le champ visuel potentiel du patient et le patient clique chaque fois qu'il voit le signal. Ces machines automatisées peuvent évaluer différentes portions du champ visuel (de 10° à champ complet).
These are sensitive tests but are difficult to perform: they take time and can be very tiring for the patient. Frailer patients who may tire easily, patients unable to sit still for long or those unable to follow the instructions will deliver unreliable results. Even a temporary loss of concentration can affect the results. Pupil size, refractive error and artefacts (drooping eyelid, spectacle rim) may also affect the result if not taken into consideration.
Périmétrie cinétique
Cela repose sur la présentation d'un stimulus en mouvement d'une zone non-voyante à une zone voyante. Cela est répété à divers points autour d'un graphique en forme de cadran d'horloge du champ de vision ; une marque est faite dès que le point est vu. Ces points sont ensuite reliés par une ligne (un isoptre). Le processus est répété avec un point de moindre luminescence et un autre isoptre est créé. Ainsi, un certain nombre d'isoptres sont tracés pour produire un graphique montrant la vision périphérique maximale pour chaque niveau (décroissant) de luminosité.
Le test cinétique le plus couramment utilisé s'appelle la périmétrie de Goldmann. Il a tendance à être utilisé pour les affections neurologiques. Il est également utilisé lorsqu'il y a suspicion de problèmes fonctionnels plutôt qu'organiques, lorsqu'un motif caractéristique d'isoptres en spirale peut être observé. La périmétrie de Goldmann peut être affectée par la ptose, les erreurs de réfraction, le tremblement et des compétences inadéquates de l'opérateur.
Continuez à lire ci-dessous
Interprétation
Retour au sommaireComprendre le processus pathologique lié aux défauts du champ visuel nécessite une compréhension de l'organisation anatomique de la voie visuelle.
Visual pathway 1
L'image visuelle est projetée à travers la lentille sur la rétine à l'envers et latéralement inversée.
La macula (et, à l'intérieur de la macula, la fovéa) est responsable de la vision centrale. Les fibres de la macula se dirigent vers la partie temporale du nerf optique au niveau de la rétine et migrent progressivement vers la partie centrale du nerf optique au chiasma optique.
Les informations de chaque œil sont divisées au niveau du chiasma, avec les fibres médiales (champ visuel latéral) traversant du côté opposé et les fibres latérales (champ visuel nasal) passant dans le tractus optique ipsilatéral. Cela garantit que les informations des deux yeux concernant la même partie du champ visuel passent à la même partie du cortex visuel (moitié gauche du champ visuel dans le tractus optique droit) via le tractus optique, le corps géniculé et les radiations optiques.
Défauts du Champ Visuel
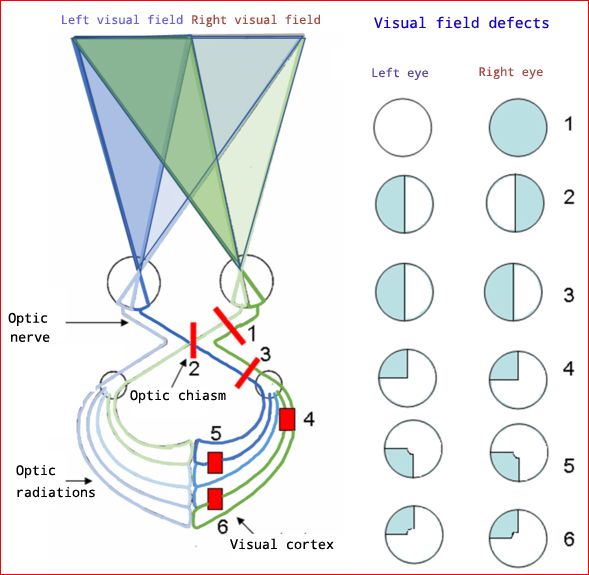
© As eo, CC BY-SA 4.0, via Wikimedia Commons
Lésions au niveau de la rétine
Ceux-ci n'affectent qu'un seul œil.
Le décollement de la rétine et l'occlusion des vaisseaux sanguins à un niveau inférieur à l'artère ou à la veine centrale de la rétine, entraînent des défauts avec des limites dans le méridien horizontal.
Retinal detachment tends to be fairly rapid in onset. It may be preceded by des corps flottants et des éclairs before the patient notices 'a curtain' coming across the visual field. A crescentic reddish slip of detachment may be apparent at the periphery of the retina.
Central de l'artère rétinienne centrale tends to be a sudden and complete loss of vision in one eye but, if occlusion is at the level of one of the four arteries to the retina, there will be loss of just a quadrant of field. The affected area will look pale and poorly supplied with blood vessels.
Central occlusion de la veine rétinienne presents in a fairly similar way to arterial occlusion but the retina looks hyperaemic. Haemorrhages are scattered throughout the fundus in a typical blood-storm pattern with cotton-wool spots. With incomplete blockage, sparse scattered haemorrhages occur.
La dégénérescence maculaire liée à l'âge affecte la zone maculaire ; la périphérie est épargnée jusqu'à très tard.
Les médicaments peuvent provoquer des perturbations des champs visuels. Cela a tendance à être bilatéral - par exemple :
Lésions avant le chiasma
Ceux-ci produisent un déficit du champ visuel dans l'œil ipsilatéral. Les défauts du champ visuel dus à des lésions du nerf optique ont tendance à être centraux, asymétriques et unilatéraux ; l'acuité visuelle est souvent affectée.
Les causes possibles incluent :
Traumatisme (incomplete damage, transection or blunt trauma).
Les lésions juste avant le chiasma peuvent également produire un petit défaut dans le champ temporal supérieur de l'autre œil, car les fibres décussantes reviennent dans le nerf optique après avoir croisé (syndrome chiasmatique antérieur - par exemple, méningiome).
Lésions au niveau du chiasma
Ceux-ci produisent classiquement une hémianopsie bitemporale.
If they spread up from below (for example, tumeurs hypophysaires), le défaut est pire dans le champ supérieur.
If they spread down from above (for example, craniopharyngiome), la lésion est pire dans les quadrants inférieurs.
Les lésions au niveau du chiasma optique peuvent montrer un phénomène où deux objets de couleur identique sont présentés à un œil dans les moitiés gauche et droite du champ visuel, mais l'un semble plus lumineux et plus net que l'autre. Par exemple, avec une hémianopsie droite, le champ visuel gauche est plus lumineux que le droit.
Lésions après le chiasma
Ceux-ci produisent des défauts de champ homonymes (correspondants); en raison de l'inversion de l'image, une lésion dans le tractus optique droit produit un défaut du champ visuel gauche. Les fibres dans les tractus optiques tournent progressivement jusqu'à ce qu'elles atteignent le corps géniculé, donc les lésions dans le tractus avant le corps géniculé peuvent produire des défauts incongrus.
Les lésions dans la radiation optique principale ou le pédoncule optique provoquent une hémianopsie homonyme complète (gauche ou droite) sans épargne maculaire. Cela est observé dans les cas d'accident vasculaire cérébral et de lésions de l'artère cérébrale moyenne.
Les lésions dans le rayonnement temporal provoquent une hémianopsie homonyme quadrantanopsie supérieure, souvent avec épargne maculaire - par exemple, des tumeurs.
Les lésions dans le rayonnement pariétal provoquent une hémianopsie homonyme quadrantanopsie inférieure sans épargne maculaire.
Les lésions dans le cortex visuel antérieur (courantes) produisent une hémianopsie homonyme controlatérale avec épargne maculaire - par exemple, occlusion de l'artère cérébrale postérieure.
Les lésions dans le cortex maculaire produisent un défaut maculaire homonyme - par exemple, une blessure contondante à l'occiput.
Les lésions du cortex visuel intermédiaire produisent un scotome arciforme homonyme, avec préservation à la fois de la macula et de la périphérie. Cela est observé dans une occlusion distale de l'artère cérébrale postérieure.
Lésions du lobe occipital
Si les deux lobes occipitaux sont blessés, le patient est dans un état de déficience visuelle corticale. Le patient est incapable de traiter les informations visuelles et se comporte de manière similaire à quelqu'un qui développe une perte visuelle périphérique. Cependant, certains patients essaient encore de se comporter comme s'ils avaient une vision. Cet état d'ignorance de la perte visuelle corticale est appelé syndrome d'Anton.
Une lésion de la zone de perception visuelle primaire du lobe occipital droit ou gauche entraînera une perte claire de la perception visuelle du champ visuel controlatéral. Les patients sont généralement conscients du déficit et ne négligent pas ce côté du champ visuel.
Lésion du flux ventral ; cette zone est impliquée dans la reconnaissance ; les dommages ici ne tendent pas à produire des défauts du champ visuel.
Sécurité de conduite et DVLA
Retour au sommaireLes patients ayant un défaut du champ visuel nouvellement diagnostiqué ne doivent pas conduire tant que cela n'a pas été évalué formellement. Les patients doivent informer la DVLA, qui organisera ensuite un test très spécifique du champ visuel (test du champ visuel d'Estermann), réalisé par l'un de leurs optométristes agréés. L'optométriste agréé fait ensuite un rapport à leurs officiers médicaux, qui prennent la décision finale concernant la sécurité de la conduite de la personne.
Dr Mary Lowth est l'auteur ou l'auteur original de ce dépliant.
Lectures complémentaires et références
- Évaluer l'aptitude à conduire : guide pour les professionnels de santé; Agence des licences de conducteur et de véhicule
- Howard C, Rowe FJ; Adaptation à la perte du champ visuel post-AVC : Une revue systématique. Brain Behav. 2018 Août;8(8):e01041. doi: 10.1002/brb3.1041. Publié en ligne le 13 Juil 2018.
- Broadway DC, Kyari F; Examen des champs visuels. Santé Oculaire Communautaire. 2019;32(107):58-59. Publié en ligne le 17 décembre 2019.
- Gupta M, Bordoni B; Neuroanatomy, Visual Pathway. StatPearls, Jan 2024.
- Michaelides M, Hunt DM, Moore AT; Les syndromes de dysfonctionnement des cônes. Br J Ophthalmol. 2004 Fév;88(2):291
- Goodwin D; Hémianopsie homonyme : défis et solutions. Clin Ophthalmol. 22 sept. 2014;8:1919-27. doi: 10.2147/OPTH.S59452. eCollection 2014.
- Almony A, Garg S, Peters RK, et al; Grille d'Amsler seuil comme outil de dépistage pour les patients asymptomatiques sous traitement par hydroxychloroquine. Br J Ophthalmol. 2005 Mai;89(5):569
- Constable S, Pirmohamed M; Médicaments et la rétine. Expert Opin Drug Saf. 2004 Mai;3(3):249
Continuez à lire ci-dessous
Historique de l'article
Les informations sur cette page sont rédigées et examinées par des cliniciens qualifiés.
Prochaine révision prévue : 22 déc. 2027
23 déc. 2024 | Dernière version

Demandez, partagez, connectez-vous.
Parcourez les discussions, posez des questions et partagez vos expériences sur des centaines de sujets de santé.

Vous ne vous sentez pas bien ?
Évaluez vos symptômes en ligne gratuitement