Hématome sous-dural
Revu par Dr Colin Tidy, MRCGPDernière mise à jour par Dr Hayley Willacy, FRCGP Last updated 20 janv. 2025
Respecte les directives éditoriales
- TéléchargerTélécharger
- Partager
- Language
- Discussion
- Version audio
Professionnels de la santé
Professional Reference articles are designed for health professionals to use. They are written by UK doctors and based on research evidence, UK and European Guidelines. You may find one of our articles de santé more useful.
Dans cet article:
Synonym: subdural haemorrhage
Continuez à lire ci-dessous
Anatomy
The meninges are the connective tissue membranes that line the skull and vertebral canal. They enclose the brain and spinal cord.
The outermost layer is the dura mater.
The middle layer is the arachnoid mater.
The inner layer is the pia mater.
The epidural space is the space between the vertebral column and the dura mater. There is only a 'potential' epidural space in the skull.
L'espace sous-dural est l'espace entre la dure-mère et l'arachnoïde.
The subarachnoid space is the space between the arachnoid mater and pia mater.
Hématome sous-dural
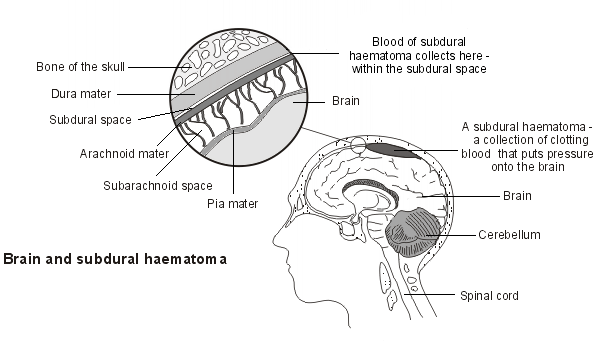
What is a subdural haematoma?
Retour au sommaireA subdural haematoma (SDH) is a collection of clotting blood that forms in the subdural space. This may be:
An acute SDH.
A subacute SDH (this phase begins 3-7 days after the initial injury).
A chronic SDH (this phase begins 2-3 weeks after the initial injury).
In a simple SDH, there is no associated parenchymal injury.
In a complicated SDH, there is associated underlying parenchymal injury, such as contusion.
Continuez à lire ci-dessous
Causes of subdural haematoma (aetiology)1
Retour au sommaireAn acute SDH is usually caused by either:
Tearing of bridging veins from the cortex to one of the draining venous sinuses - typically occurring when bridging veins are sheared during rapid acceleration-deceleration of the head.
Bleeding from a damaged cortical artery.
Blunt head trauma is the usual mechanism of injury but spontaneous SDH can arise as a consequence of clotting disorder, arteriovenous malformations/aneurysms or other conditions.
In the subacute phase the collection of clotted blood liquifies. In the chronic phase it becomes a collection of serous fluid in the subdural space.
Facteurs de risque
Retour au sommaireInfants
In the infant brain, SDHs are caused by tearing of the bridging veins in the subdural space and may result in significant brain injury. Some SDHs are due to physical abuse, so suspicion should be raised but SDH should not be assumed always to be due to this cause in children.2
The so-called 'shaken baby syndrome' remains controversial and may have other potential aetiologies than 'shaking'.3 It may also be seen in older children.4
The elderly
Cerebral atrophy can occur in people over the age of 60, causing tension on the veins, which may also be weaker and more susceptible to injury as a consequence of age.
Chronic SDH is more common in the older age group.5
Deslcohol misuse
Alcohol misuse leads to a risk of thrombocytopenia, prolonged bleeding times and blunt head trauma and is a risk factor for SDH.6
Alcohol problems also cause cerebral atrophy which can put tension on the bridging veins.
People on anticoagulation treatment:7
Anticoagulation treatment (including with aspirin or warfarin) is another risk factor.8
Continuez à lire ci-dessous
How common are subdural haematomas? (Epidemiology)
Retour au sommaireSDH can occur in about one third of people with a severe head injury.9
It is more common with increasing age, as described above. The incidence is gradually increasing, but the reason for this is unknown.5A 2021 UK study estimated CDH incidence was 8.2/100,000/year to 48/100,000/year.10 Four pairs of studies demonstrated incidence rate increases of 200-600% over the last 50 years.
A UK-based epidemiological study found that the annual incidence of SDH/effusion in infants is approximately 12.5 cases per 100,000 population in 0- to 2-year-olds and approximately 24 cases per 100,000 in 0- to 1-year-olds.11 The majority of cases were deemed to be due to non-accidental injury (57%). Other causes included:
Perinatal complications.
Méningite.
Undetermined cause.
Accidental head injury.
Non-traumatic medical conditions.
A more recent Swedish population study reported an SDH incidence of 16·5 per 100,000 infants, with the majority occurring in the first six months of life.12
Spontaneous intracranial hypotension has also been reported as a rare cause.13
Symptoms of subdural haematomas (presentation)1
Retour au sommaireAcute SDH
Usually presents shortly after a moderate-to-severe head injury.
Loss of consciousness may occur but not always.
There may be a 'lucid interval' of a few hours after the injury where the patient appears relatively well and normal but subsequently deteriorates and loses consciousness as the haematoma forms.
Chronic SDH14
Usually presents about 2-3 weeks following the provoking trauma.
The initial injury may be relatively trivial (or forgotten), particularly in an older patient on anticoagulants, or in the context of alcohol misuse.
Symptoms tend to be gradually progressive.
There is often a history of anorexia, nausea and/or vomiting.
There may be a gradually evolving neurological deficit such as focal limb weakness, speech difficulties, increasing drowsiness/confusion or personality changes.
If there is accompanying and progressive headache, this should raise suspicion of the diagnosis.
This is especially so in the context of coagulopathy, anticoagulant use or suspected alcohol misuse.
Examen
Retour au sommaireAssess consciousness level using the Score de Coma de Glasgow.
Check vital signs, looking for evidence of bradycardia and hypertension associated with raised intracranial pressure.
Perform a full examen neurologique, including examination for pupil size and reactivity and papilloedema (which can indicate raised intracranial pressure).
Look for evidence of external trauma to the head or elsewhere.
It is important to survey for other injuries in children with suspected SDH, as there may be evidence of non-accidental injury.
In babies, the fontanelles may be tense due to raised intracranial pressure.
Look for evidence of bruising or purpura, indicating a bleeding diathesis or meningitis.
There is a wide variety of possible neurological signs depending on the site and severity of the accumulated haemorrhage and the rapidity with which it has developed.
Diagnostic différentiel1
Retour au sommaireNB: remember the possibility of non-accidental injury in children or the elderly.
Epidural haematoma.
Intracerebral haemorrhage or infarction.
Méningite ou encéphalite.
Cerebral tumour (especially if associated with acute haemorrhage).
Evolving AVC.
Metabolic derangement causing confusion and impaired consciousness (encephalopathy) - eg, l'acidocétose diabétique, septicémie, hepatic encephalopathy due to alcohol abuse, chronic kidney disease.
Decompensation of démence.
Any other cause of confusion in an older patient.
Any other growing space-occupying lesion - eg, cerebral toxoplasmosis in an immunocompromised patient, cerebral tumour.
Diagnosing subdural haematomas (investigations)
Retour au sommaireAnalyses de sang
FBC, U&Es and LFTs may reveal alternative causes of impaired consciousness.
Thrombocytopenia may indicate a bleeding diathesis.
Coagulation screen should be checked to screen for coagulopathy.
Take blood for group and save/cross-match if SDH seems likely, in anticipation of operative intervention.
Research is looking at the value of several biomarkers in assessing severity and outcome.
Imagerie15
In patients with impaired consciousness, confusion, focal neurology or signs of possible raised intracranial pressure, that cannot be otherwise explained, urgent neuroimaging is mandatory.
CT scan of the head is good for detecting acute SDH and is mandatory in children with significant head injury.16
Subacute SDH may be more difficult to detect, so CT with contrast or MRI is preferred.
Chronic SDH is usually detectable on CT scan.17
In cases of severe trauma, it is wise to image the cervical spine in case of fracture and consider a radiological survey for secondary injuries.
Management of subdural haematomas1
Retour au sommaireIn cases of severe trauma, immobilise the cervical spine and alert the trauma team.
Assess and manage 'Airway, Breathing and Circulation'.
Intubation and assisted ventilation may be needed, depending on the level of consciousness. Obtain senior A&E, anaesthetic or neurosurgical advice.
Priority should also be given to obtaining imaging of the head.
Stabilise the patient before transfer for any imaging and send an appropriately experienced member of staff to accompany them during investigations, in case of deterioration.
If the condition is strongly suspected or confirmed by investigation, refer urgently to the neurosurgical team.
Hypertonic saline or mannitol may be considered if there is raised intracranial pressure.
Burr holes may be considered if there is rapid deterioration.
Any coagulopathy also needs treating.
If transfer to another site for surgery is necessary, ensure that the patient's condition is optimised and stable before transfer and send an appropriately experienced member of staff, who has the ability to intubate and safely manage the patient in transfer, in case of deterioration.
If there is a small, asymptomatic, acute SDH, this can be managed by observation, serial examinations and serial CT scanning.18
Surgery is needed if there are focal signs, deterioration, a large haematoma, raised intracranial pressure or midline shift.19
SDH is treated by emergency craniotomy, or decompressive craniectomy and clot evacuation.20
There is a growing body of evidence for using middle meningeal artery embolisation to treat chronic subdural haematoma21 as recurrence may occur in 5-30% of those treated with burr hole or craniectomy.
Recurrence is found in 5-30% of patients, which can be reduced with the use of a drain.22
Complications of subdural haematomas1
Retour au sommaireDeath due to cerebellar herniation.
Cerebral oedema.
Recurrent haematoma formation during recovery.
Wound infection, subdural empyema, meningitis.
Permanent neurological or cognitive deficit due to pressure effects on the brain.
Coma/persistent vegetative state.
Pronostic
Retour au sommaireMortality rates of 30% to 80% have been reported. Younger patients have a better outcome than older patients. Ultimately, progress depends on the cause and the extent of the underlying brain injury. Even those who survive may never fully regain functioning.
Good outcomes are seen in less than one third of patients. Younger patients tend to have better outcomes compared to older individuals. However, the ultimate prognosis depends on the cause and extent of the parenchymal brain injury.1
Prevention of subdural haematomas
Retour au sommaireAvoidance of over-anticoagulation in patients taking warfarin.
Avoidance of chutes in older people, especially if on anticoagulants.
Treatment for alcohol dependency.
Lectures complémentaires et références
- Cofano F, Pesce A, Vercelli G, et al; Risk of Recurrence of Chronic Subdural Hematomas After Surgery: A Multicenter Observational Cohort Study. Front Neurol. 2020 Nov 24;11:560269. doi: 10.3389/fneur.2020.560269. eCollection 2020.
- Shin DS, Hwang SC; Neurocritical Management of Traumatic Acute Subdural Hematomas. Korean J Neurotrauma. 2020 Oct 26;16(2):113-125. doi: 10.13004/kjnt.2020.16.e43. eCollection 2020 Oct.
- Iyer A, Killian M, Stead TS, et al; Acute-on-Chronic Subdural Hematoma Secondary to Falls Due to Alcoholism. Cureus. 2022 Sep 23;14(9):e29503. doi: 10.7759/cureus.29503. eCollection 2022 Sep.
- Beucler N; Prognostic Factors of Mortality and Functional Outcome for Acute Subdural Hematoma: A Review Article. Asian J Neurosurg. 2023 Aug 31;18(3):454-467. doi: 10.1055/s-0043-1772763. eCollection 2023 Sep.
- Pierre L, Kondamudi NP; Subdural Hematoma
- Jayawant S, Parr J; Outcome following subdural haemorrhages in infancy. Arch Dis Child. 2007 Apr;92(4):343-7.
- Squier W; Shaken baby syndrome: the quest for evidence. Dev Med Child Neurol. 2008 Jan;50(1):10-4.
- Salehi-Had H, Brandt JD, Rosas AJ, et al; Findings in older children with abusive head injury: does shaken-child syndrome exist? Pediatrics. 2006 May;117(5):e1039-44.
- Uno M, Toi H, Hirai S; Chronic Subdural Hematoma in Elderly Patients: Is This Disease Benign? Neurol Med Chir (Tokyo). 2017 Aug 15;57(8):402-409. doi: 10.2176/nmc.ra.2016-0337. Epub 2017 Jun 26.
- Sim YW, Min KS, Lee MS, et al; Recent changes in risk factors of chronic subdural hematoma. J Korean Neurosurg Soc. 2012 Sep;52(3):234-9. doi: 10.3340/jkns.2012.52.3.234. Epub 2012 Sep 30.
- Badge R, Chan D; Spinal subdural haematoma in association with anticoagulant therapy, an unusual Cases J. 2009 Oct 12;2:151.
- Rust T, Kiemer N, Erasmus A; Chronic subdural haematomas and anticoagulation or anti-thrombotic therapy. J Clin Neurosci. 2006 Oct;13(8):823-7.
- Tallon JM, Ackroyd-Stolarz S, Karim SA, et al; The epidemiology of surgically treated acute subdural and epidural hematomas in patients with head injuries: a population-based studyCan J Surg. 2008 Oct;51(5):339-45.
- Stubbs DJ, Vivian ME, Davies BM, et al; Incidence of chronic subdural haematoma: a single-centre exploration of the effects of an ageing population with a review of the literature. Acta Neurochir (Wien). 2021 Sep;163(9):2629-2637. doi: 10.1007/s00701-021-04879-z. Epub 2021 Jun 28.
- Hobbs C, Childs AM, Wynne J, et al; Subdural haematoma and effusion in infancy: an epidemiological study. Arch Dis Child. 2005 Sep;90(9):952-5.
- Hogberg U, Andersson J, Squier W, et al; Epidemiology of subdural haemorrhage during infancy: A population-based register study. PLoS One. 2018 Oct 31;13(10):e0206340. doi: 10.1371/journal.pone.0206340. eCollection 2018.
- Ali O, Srikantha M, Bhat W, et al; Postural headache. BMJ. 2009 Mar 18;338:b911. doi: 10.1136/bmj.b911.
- Hamou HA, Clusmann H, Schulz JB, et al; Chronic Subdural Hematoma. Dtsch Arztebl Int. 2022 Mar 25;119(12):208-213. doi: 10.3238/arztebl.m2022.0144.
- Solou M, Ydreos I, Gavra M, et al; Controversies in the Surgical Treatment of Chronic Subdural Hematoma: A Systematic Scoping Review. Diagnostics (Basel). 2022 Aug 25;12(9):2060. doi: 10.3390/diagnostics12092060.
- Traumatisme crânien : évaluation et prise en charge précoce; Directive NICE (mai 2023)
- Yadav YR, Parihar V, Namdev H, et al; Chronic subdural hematoma. Asian J Neurosurg. 2016 Oct-Dec;11(4):330-342. doi: 10.4103/1793-5482.145102.
- De Souza M, Moncure M, Lansford T, et al; Nonoperative management of epidural hematomas and subdural hematomas: is it safe in lesions measuring one centimeter or less? J Trauma. 2007 Aug;63(2):370-2.
- Gerard C, Busl KM; Treatment of acute subdural hematoma. Curr Treat Options Neurol. 2014 Jan;16(1):275. doi: 10.1007/s11940-013-0275-0.
- van Essen TA, van Erp IAM, Lingsma HF, et al; Comparative effectiveness of decompressive craniectomy versus craniotomy for traumatic acute subdural hematoma (CENTER-TBI): an observational cohort study. EClinicalMedicine. 2023 Aug 9;63:102161. doi: 10.1016/j.eclinm.2023.102161. eCollection 2023 Sep.
- Fiehler J, Bechstein M; Does Every Subdural Hematoma Patient Need an Embolization? Clin Neuroradiol. 2024 Jun;34(2):289-291. doi: 10.1007/s00062-024-01425-z. Epub 2024 May 16.
- Santarius T, Kirkpatrick PJ, Ganesan D, et al; Use of drains versus no drains after burr-hole evacuation of chronic subdural haematoma: a randomised controlled trial. Lancet. 2009 Sep 26;374(9695):1067-73.
Continuez à lire ci-dessous
Historique de l'article
Les informations sur cette page sont rédigées et examinées par des cliniciens qualifiés.
Prochaine révision prévue : 19 janv. 2028
20 janv. 2025 | Dernière version

Demandez, partagez, connectez-vous.
Parcourez les discussions, posez des questions et partagez vos expériences sur des centaines de sujets de santé.

Vous ne vous sentez pas bien ?
Évaluez vos symptômes en ligne gratuitement